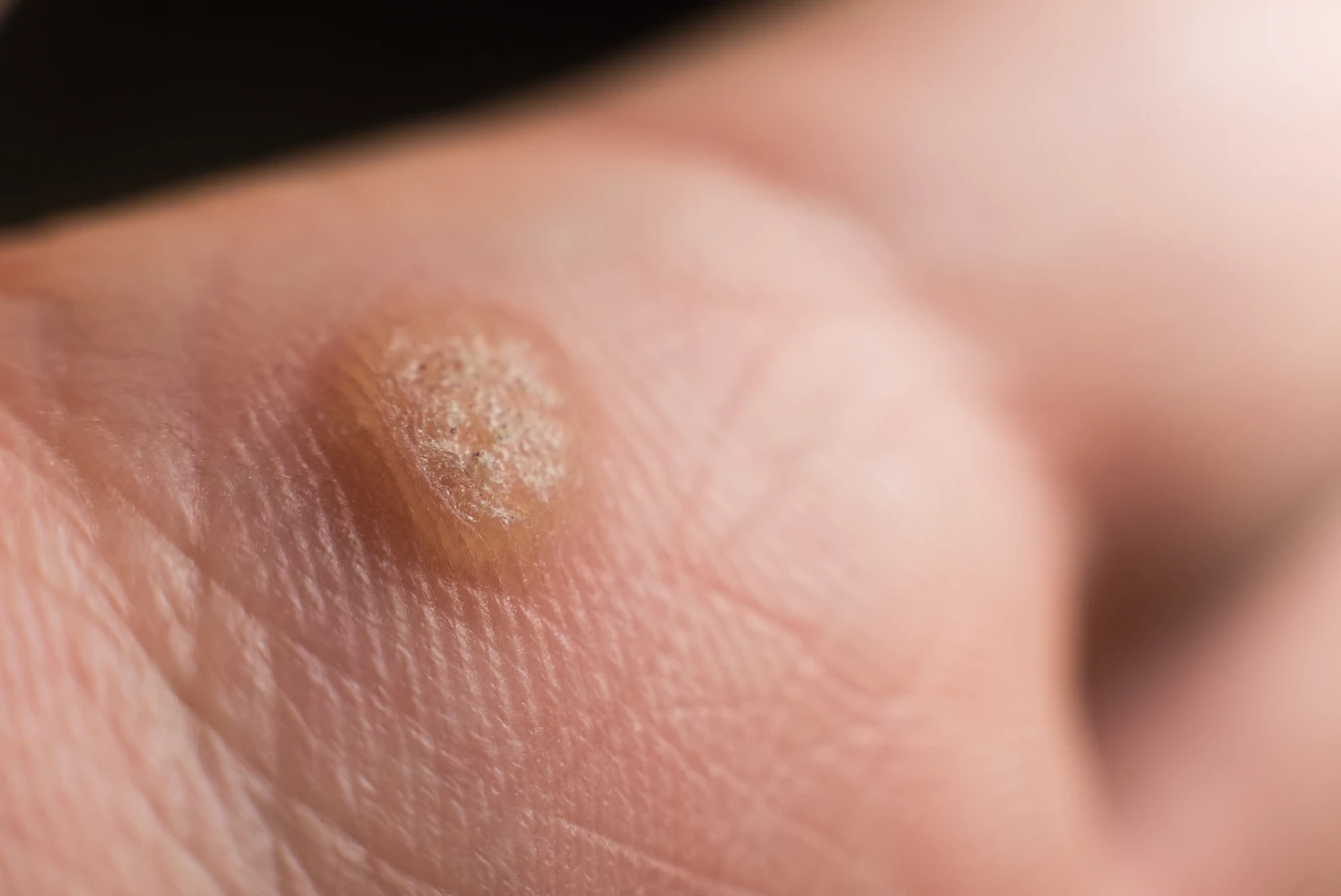
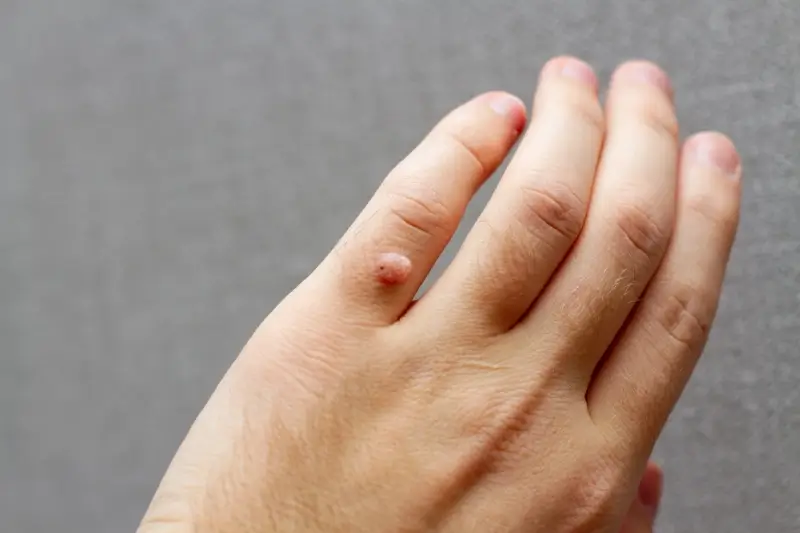
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Zakażenie wirusem HPV jest główną przyczyną powstawania kurzajek, a wirus ten jest bardzo rozpowszechniony w populacji. Szacuje się, że około 80% ludzi przynajmniej raz w życiu miało kontakt z tym wirusem. Kurzajki mogą pojawiać się na różnych częściach ciała, najczęściej na dłoniach, stopach, łokciach i kolanach, ale także w okolicach intymnych. Rozpoznanie kurzajki zwykle nie jest trudne. Charakteryzują się one szorstką, grudkowatą powierzchnią, często z widocznymi czarnymi punkcikami, które są zatkanymi naczynkami krwionośnymi. Mogą być pojedyncze lub występować w skupiskach. Warto podkreślić, że kurzajki nie są groźne dla zdrowia w sensie onkologicznym w przypadku większości typów wirusa powodujących zmiany skórne na kończynach, jednak mogą być uciążliwe, bolesne i stanowić problem estetyczny. Wiele osób poszukuje informacji o tym, skąd się biorą kurzajki, aby lepiej zrozumieć mechanizm ich powstawania i skutecznie zapobiegać infekcjom.
Wirus HPV przenosi się drogą kontaktową, zarówno bezpośrednio z osoby na osobę, jak i pośrednio poprzez kontakt z zakażonymi przedmiotami lub powierzchniami. Szczególnie sprzyjające warunki do zakażenia panują w miejscach wilgotnych i ciepłych, takich jak baseny, sauny, szatnie czy siłownie. Uszkodzona skóra, na przykład drobne skaleczenia, otarcia czy pęknięcia, stanowi bramę dla wirusa do wniknięcia do organizmu. Warto zaznaczyć, że nie każdy kontakt z wirusem HPV musi skutkować pojawieniem się kurzajek. Odporność organizmu odgrywa kluczową rolę. Osoby z osłabionym układem odpornościowym, na przykład po przebytych chorobach, przyjmujące leki immunosupresyjne lub cierpiące na choroby przewlekłe, są bardziej podatne na rozwój kurzajek. Dzieci, ze względu na często jeszcze nie w pełni wykształcony układ odpornościowy i skłonność do zadrapań, są również grupą szczególnie narażoną na infekcje wirusem HPV. Zrozumienie dróg przenoszenia wirusa jest kluczowe w profilaktyce.
Główne przyczyny pojawiania się kurzajek na ciele
Główną i niepodważalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle zróżnicowany i istnieje ponad sto jego typów, z których kilkadziesiąt może wywoływać zmiany skórne u ludzi. Niektóre typy HPV są bardziej powszechne i odpowiedzialne za typowe kurzajki, podczas gdy inne mogą prowadzić do zmian o charakterze przedrakowym, zwłaszcza w okolicach narządów płciowych. Jednakże, mówiąc o kurzajkach na rękach czy stopach, zazwyczaj mamy do czynienia z wirusami o niskim potencjale onkogennym. Wirus HPV przenosi się poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z przedmiotami i powierzchniami, na których wirus się znajduje. Szczególnie łatwo dochodzi do zakażenia w miejscach, gdzie skóra jest wilgotna i ciepła, co sprzyja namnażaniu się wirusa. Baseny, sauny, siłownie, wspólne łazienki to miejsca, gdzie ryzyko infekcji jest podwyższone. Uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry, ułatwiają wirusowi wniknięcie do organizmu. Niewidoczne gołym okiem mikrouszkodzenia mogą stać się furtką dla wirusa.
Istotnym czynnikiem wpływającym na rozwój kurzajek jest stan układu odpornościowego. Osoby z obniżoną odpornością, np. po przebytych chorobach, przyjmujące leki immunosupresyjne, zakażone wirusem HIV lub cierpiące na choroby autoimmunologiczne, są znacznie bardziej podatne na infekcje wirusem HPV. W takich przypadkach nawet niewielki kontakt z wirusem może prowadzić do pojawienia się licznych i trudnych do usunięcia kurzajek. Dzieci, ze względu na swój rozwijający się układ odpornościowy, często łatwiej ulegają zakażeniu. Dorośli również są narażeni, a wiek nie jest wyznacznikiem całkowitego braku ryzyka. Sposób życia, dieta, poziom stresu – wszystko to może wpływać na siłę naszej odporności. Co więcej, sam fakt posiadania kurzajki może prowadzić do rozsiewania się wirusa po ciele. Dotykanie kurzajki, a następnie innych części ciała, może skutkować powstawaniem nowych zmian. Jest to tzw. autoinokulacja. Zrozumienie, że kurzajki to infekcja wirusowa, która wymaga odpowiedniej higieny i dbałości o odporność, jest pierwszym krokiem do skutecznego radzenia sobie z tym problemem.
Jak wirus HPV wywołuje nieestetyczne kurzajki na dłoniach
Powstawaniu kurzajek na dłoniach sprzyja częsty kontakt z powierzchniami, na których mogą znajdować się wirusy HPV. Dłonie, jako nasza główna narzędzie interakcji ze światem, są szczególnie narażone. Uściski dłoni, dotykanie klamek, poręczy, przedmiotów używanych przez inne osoby – to wszystko może być drogą transmisji wirusa. Szczególnie wrażliwe są osoby, które często obgryzają paznokcie lub skubią skórki wokół nich. Takie nawyki prowadzą do powstawania drobnych ran i otarć, które ułatwiają wirusowi wniknięcie do skóry. Dłonie są również często narażone na wilgoć, na przykład podczas wykonywania prac domowych czy w wyniku pocenia się, co może sprzyjać namnażaniu się wirusa. Ważne jest, aby pamiętać, że kurzajki są zaraźliwe, dlatego unikanie dotykania istniejących zmian i częste mycie rąk są kluczowe w profilaktyce.
Jak kurzajki na stopach wynikają z kontaktu z wirusem
Kurzajki na stopach, znane również jako brodawki podeszwowe, są spowodowane tymi samymi wirusami HPV, które wywołują zmiany na innych częściach ciała. Jednak specyfika lokalizacji na stopach sprawia, że często mają one nieco inny charakter i są bardziej uciążliwe. Wirus HPV dostaje się do skóry stóp zazwyczaj w miejscach publicznych o podwyższonej wilgotności i temperaturze, takich jak baseny, prysznice, szatnie, siłownie czy sauny. Chodzenie boso w takich miejscach zwiększa ryzyko kontaktu z wirusem, który może przetrwać na wilgotnych powierzchniach. Uszkodzenia skóry stóp, takie jak otarcia od obuwia, pęknięcia naskórka czy drobne skaleczenia, stanowią otwartą drogę dla wirusa do wniknięcia w głąb tkanki.
Ze względu na nacisk wywierany podczas chodzenia, kurzajki podeszwowe często rosną do wewnątrz, a nie na zewnątrz, jak ma to miejsce w przypadku kurzajek na dłoniach. To powoduje, że stają się one głębsze, bardziej bolesne i trudniejsze do zauważenia od razu. Mogą przypominać odciski lub modzele, co często prowadzi do błędnej diagnozy i opóźnienia leczenia. Charakterystyczne dla brodawek podeszwowych są również czarne punkciki, które są zatkanymi naczynkami krwionośnymi, widoczne po usunięciu zewnętrznej warstwy zrogowaciałego naskórka. Ciągły ucisk i tarcie mogą powodować rozprzestrzenianie się wirusa, prowadząc do powstawania kolejnych kurzajek na stopie lub nawet tworzenia się mozaikowych skupisk brodawek. Niewłaściwe obuwie, nadmierne pocenie się stóp oraz osłabiona odporność dodatkowo zwiększają podatność na zakażenie i rozwój kurzajek podeszwowych. Ważne jest, aby dbać o higienę stóp, nosić przewiewne obuwie i unikać chodzenia boso w miejscach publicznych.
Sposoby na przenoszenie się kurzajek między ludźmi
Kurzajki są wysoce zaraźliwe, a wirus HPV, który je wywołuje, łatwo przenosi się z jednej osoby na drugą. Najczęstszą drogą zakażenia jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Dotknięcie kurzajki, nawet przypadkowe, może spowodować przeniesienie wirusa na własną skórę. Dzieci, które często bawią się razem i nie zawsze dbają o higienę, są szczególnie narażone na takie przenoszenie. Uścisk dłoni osoby z kurzajką może być wystarczający do przekazania wirusa. Jednakże, wirus może również przenosić się pośrednio, poprzez kontakt z zakażonymi przedmiotami i powierzchniami. Do miejsc, gdzie ryzyko takiego zakażenia jest wysokie, należą:
- publiczne baseny i aquaparki
- wspólne prysznice i szatnie
- sauny i łaźnie
- siłownie i sale ćwiczeń
- publiczne toalety
- wspólne ręczniki i inne przedmioty higieny osobistej
Wirus HPV jest odporny na czynniki zewnętrzne i może przetrwać na tych powierzchniach przez pewien czas, czekając na odpowiedni moment do zainfekowania nowej osoby. Szczególnie sprzyjające warunki dla przetrwania wirusa panują w wilgotnym i ciepłym środowisku. Uszkodzona skóra, na przykład przez drobne skaleczenia, otarcia czy zadrapania, stanowi łatwą drogę wejścia dla wirusa do organizmu. Dlatego tak ważne jest, aby dbać o stan skóry, unikać ran i natychmiast je dezynfekować. Warto również pamiętać o ryzyku autoinokulacji, czyli przeniesienia wirusa z istniejącej kurzajki na inne części własnego ciała. Dotykanie kurzajki, a następnie drapanie lub dotykanie innych obszarów skóry, może prowadzić do powstawania nowych zmian. To dlatego osoby z jedną kurzajką często obserwują pojawianie się kolejnych.
Kolejnym ważnym aspektem przenoszenia się kurzajek jest możliwość infekcji poprzez przedmioty codziennego użytku, jeśli miały one kontakt z wirusem. Dotyczy to na przykład narzędzi do manicure i pedicure, jeśli nie są one odpowiednio dezynfekowane. Wspólne korzystanie z golarek lub ręczników również może być drogą transmisji. Warto podkreślić, że nie każdy kontakt z wirusem HPV oznacza natychmiastowe pojawienie się kurzajki. Dużo zależy od indywidualnej odporności organizmu. Osoby z silnym układem immunologicznym mogą skutecznie zwalczyć wirusa, zanim ten zdąży wywołać widoczne zmiany. Jednakże, nawet jeśli kurzajka nie pojawi się od razu, wirus może pozostać w organizmie w stanie uśpienia i aktywować się w późniejszym czasie, na przykład w okresie obniżonej odporności. Zrozumienie tych mechanizmów pozwala na świadome unikanie sytuacji sprzyjających zakażeniu i minimalizowanie ryzyka.
Czynniki ryzyka sprzyjające powstawaniu kurzajek u dzieci
Dzieci są szczególnie podatne na infekcje wirusem HPV i rozwój kurzajek z kilku kluczowych powodów. Przede wszystkim, ich układ odpornościowy jest w fazie rozwoju i nie zawsze jest w stanie skutecznie zwalczyć wszystkie patogeny, z którymi się styka. Oznacza to, że nawet niewielka ekspozycja na wirusa HPV może wystarczyć do zainfekowania organizmu i wywołania zmian skórnych. Dodatkowo, dzieci z natury są bardziej skłonne do zadrapań, skaleczeń i otarć skóry podczas zabawy na placu zabaw, w domu czy w szkole. Te drobne uszkodzenia naskórka stanowią idealną bramę dla wirusa do wniknięcia w głąb tkanki i rozpoczęcia procesu infekcji. Szybkie namnażanie się wirusa w komórkach skóry prowadzi do powstania charakterystycznych, często nieestetycznych kurzajek.
Kolejnym istotnym czynnikiem ryzyka jest zachowanie dzieci w miejscach publicznych. Dzieci często nie zwracają uwagi na higienę osobistą i chętnie korzystają z basenów, placów zabaw czy wspólnych przestrzeni w przedszkolach i szkołach, nie zastanawiając się nad ryzykiem zakażenia. Chodzenie boso w szatniach czy na obiektach sportowych jest częstą praktyką wśród dzieci, co znacznie zwiększa prawdopodobieństwo kontaktu z wirusem HPV. Ponadto, dzieci mają tendencję do dotykania i drapania różnych części ciała, w tym istniejących kurzajek. To może prowadzić do rozsiewania się wirusa po skórze i powstawania nowych zmian, a także do zakażania innych dzieci poprzez bezpośredni kontakt. Nawyki takie jak obgryzanie paznokci czy ssanie palców również mogą ułatwiać wirusowi wniknięcie do organizmu, zwłaszcza jeśli wokół paznokci pojawiają się drobne ranki.
Warto również zauważyć, że niektóre dzieci mogą mieć tendencję do tworzenia się większej liczby kurzajek lub trudniej się ich pozbywać, co może być związane z indywidualnymi predyspozycjami genetycznymi lub nieco słabszą reakcją układu odpornościowego na dany typ wirusa HPV. W niektórych przypadkach, jeśli dziecko ma osłabiony organizm z powodu innej choroby lub niedoborów żywieniowych, ryzyko rozwoju i rozprzestrzeniania się kurzajek może być jeszcze większe. Dlatego tak ważne jest, aby rodzice zwracali uwagę na stan skóry swoich dzieci, uczyli je podstawowych zasad higieny i w razie potrzeby konsultowali się z lekarzem w celu ustalenia odpowiedniego sposobu leczenia.
W jaki sposób profilaktyka chroni przed pojawieniem się kurzajek
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na ograniczeniu kontaktu z wirusem HPV i wzmocnieniu naturalnych mechanizmów obronnych organizmu. Kluczowe znaczenie ma przestrzeganie podstawowych zasad higieny osobistej. Regularne i dokładne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej czy po kontakcie z innymi osobami, jest niezwykle ważne. W sytuacjach, gdy mycie rąk wodą i mydłem nie jest możliwe, warto mieć przy sobie żel antybakteryjny. Szczególnie istotne jest, aby dzieci były uczone tych nawyków od najmłodszych lat, ponieważ są one bardziej narażone na zakażenie.
Unikanie miejsc publicznych, gdzie ryzyko zakażenia wirusem HPV jest podwyższone, jest kolejnym ważnym elementem profilaktyki. Należy zachować szczególną ostrożność w takich miejscach jak baseny, sauny, wspólne prysznice i szatnie. Zaleca się noszenie obuwia ochronnego, na przykład klapków, w tych miejscach, aby zminimalizować bezpośredni kontakt stóp z potencjalnie zakażonymi powierzchniami. Warto również dbać o to, aby obuwie było przewiewne i dobrze dopasowane, co zapobiega powstawaniu otarć i uszkodzeń skóry stóp, które mogą ułatwić wirusowi wniknięcie. Utrzymywanie skóry w dobrej kondycji, bez ran, pęknięć i zadrapań, jest również istotne. W przypadku pojawienia się drobnych skaleczeń, należy je szybko zdezynfekować i opatrzyć.
Wzmocnienie ogólnej odporności organizmu odgrywa niebagatelną rolę w profilaktyce. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie nadmiernego stresu to czynniki, które wspierają układ immunologiczny w walce z infekcjami. W okresach zwiększonego ryzyka, na przykład jesienią i zimą, można rozważyć suplementację witaminy C, D lub preparatów wzmacniających odporność. Ważne jest również, aby unikać obgryzania paznokci i skórek wokół nich, ponieważ te nawyki mogą prowadzić do powstawania mikrourazów, przez które wirus HPV może łatwiej wniknąć do organizmu. W przypadku osób o obniżonej odporności, na przykład po przeszczepach lub przyjmujących leki immunosupresyjne, profilaktyka powinna być szczególnie rygorystyczna, a decyzje o ewentualnym szczepieniu przeciwko niektórym typom HPV powinny być konsultowane z lekarzem.
Czy kurzajki mogą ustąpić samoistnie z czasem
Wiele osób zadaje sobie pytanie, czy kurzajki znikają same, czy też zawsze wymagają interwencji medycznej. Odpowiedź brzmi: tak, kurzajki mają potencjał do samoistnego ustąpienia. Układ odpornościowy człowieka jest w stanie rozpoznać obecność wirusa HPV i rozpocząć walkę z nim. Kiedy organizm skutecznie zwalczy infekcję, wirus przestaje stymulować komórki skóry do nadmiernego wzrostu, a kurzajka stopniowo zanika. Proces ten może trwać od kilku tygodni do nawet kilku lat. Czas ten jest bardzo indywidualny i zależy od wielu czynników, takich jak rodzaj wirusa HPV, jego ilość, wiek pacjenta, ogólny stan zdrowia oraz siła układu odpornościowego. Szczególnie u dzieci, które mają zazwyczaj silniejszą i bardziej dynamiczną odpowiedź immunologiczną, obserwuje się częstsze samoistne ustępowanie kurzajek.
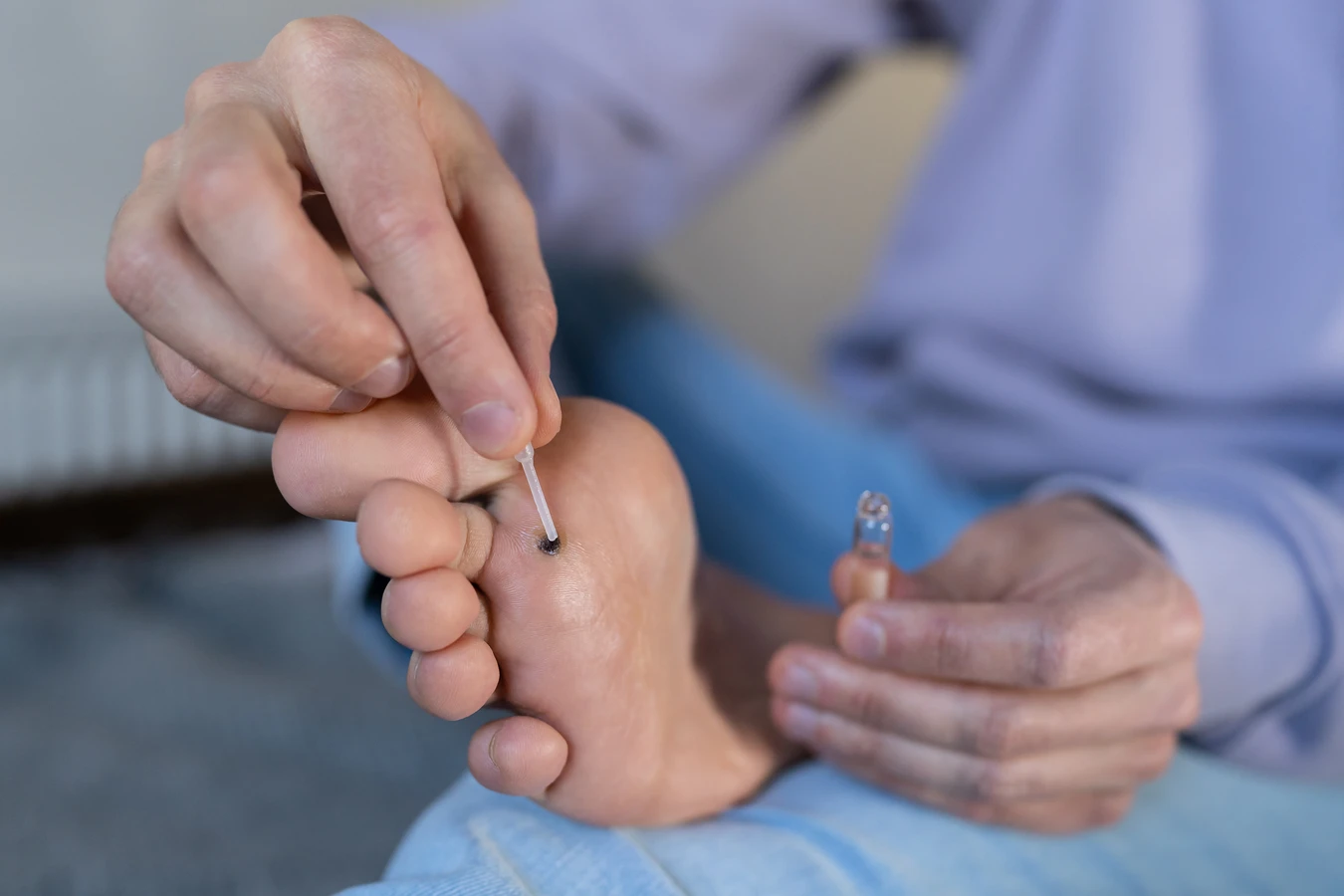
Jednakże, poleganie wyłącznie na samoistnym ustąpieniu kurzajek może nie być optymalnym rozwiązaniem w każdym przypadku. Po pierwsze, kurzajki mogą być bardzo uciążliwe i bolesne, szczególnie te zlokalizowane na stopach, gdzie nacisk podczas chodzenia może powodować znaczny dyskomfort. Po drugie, kurzajki są zaraźliwe, co oznacza, że mogą się rozprzestrzeniać po ciele pacjenta (autoinokulacja) lub przenosić na inne osoby. Długotrwałe posiadanie kurzajki zwiększa ryzyko tych powikłań. W niektórych przypadkach wirus może wywołać zmiany, które są odporne na działanie układu odpornościowego i nie ustępują samoistnie przez bardzo długi czas, a nawet latami. W takiej sytuacji konieczna jest interwencja medyczna, aby zapobiec dalszemu rozprzestrzenianiu się infekcji i złagodzić objawy.
Warto również pamiętać, że istnieją różne rodzaje kurzajek, a ich przebieg może być odmienny. Brodawki zwykłe, brodawki płaskie, brodawki mozaikowe, brodawki nitkowate – każda z nich może mieć inny potencjał do samoistnego ustąpienia. Na przykład, brodawki płaskie, które często pojawiają się na twarzy i dłoniach, zazwyczaj ustępują samoistnie stosunkowo szybko. Z kolei brodawki podeszwowe, ze względu na nacisk i tarcie, mogą być bardziej oporne. Dlatego, choć samoistne ustąpienie jest możliwe, w wielu przypadkach warto rozważyć konsultację z lekarzem dermatologiem, który oceni sytuację i zaproponuje najskuteczniejsze metody leczenia, przyspieszając proces pozbywania się niechcianych zmian skórnych.
„`