Kurzajki, znane również jako brodawki, to powszechny problem skórny, który może dotknąć osoby w każdym wieku. Ich pojawienie się jest zazwyczaj związane z infekcją wirusową. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe do skutecznego zapobiegania i leczenia. W tym obszernym artykule przyjrzymy się bliżej przyczynom powstawania tych nieestetycznych zmian skórnych, czynnikom ryzyka, różnym rodzajom kurzajek oraz dostępnym metodom ich usuwania. Dowiedz się, skąd biorą się kurzajki i jak możesz odzyskać gładką skórę.
Choć kurzajki mogą wydawać się niegroźne, ich obecność często powoduje dyskomfort, ból, a także wstyd. Zakażenie wirusem brodawczaka ludzkiego (HPV) jest głównym sprawcą tej dolegliwości. Wirus ten jest bardzo powszechny i istnieje wiele jego typów, z których niektóre prowadzą do powstawania kurzajek, a inne mogą być związane z poważniejszymi schorzeniami. Warto zatem zgłębić wiedzę na temat tego, jak wirus przenosi się i jakie warunki sprzyjają jego rozwojowi na skórze.
Wiele osób zastanawia się, czy kurzajki są zaraźliwe. Odpowiedź brzmi tak. Wirus HPV, który wywołuje kurzajki, może przenosić się z osoby na osobę poprzez bezpośredni kontakt lub przez kontakt z zakażonymi powierzchniami. Dlatego tak ważne jest zachowanie odpowiedniej higieny, zwłaszcza w miejscach publicznych, takich jak baseny, siłownie czy szatnie. Poznanie dróg transmisji wirusa pozwoli nam lepiej chronić siebie i swoich bliskich przed infekcją.
Główne przyczyny powstawania kurzajek wirusowych na skórze
Podstawową przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Wirus ten jest niezwykle rozpowszechniony i istnieje ponad 100 jego typów. Niektóre z nich mają tropizm do skóry i błon śluzowych, powodując powstawanie charakterystycznych zmian. Wirus wnika do komórek naskórka poprzez mikrouszkodzenia skóry, takie jak drobne skaleczenia, otarcia czy pęknięcia. Po wniknięciu wirus namnaża się w komórkach, prowadząc do ich nieprawidłowego wzrostu i rogowacenia, co manifestuje się jako widoczna kurzajka.
Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy. Oznacza to, że od momentu zakażenia do pojawienia się widocznej kurzajki może minąć sporo czasu. Z tego powodu często trudno jest jednoznacznie określić, kiedy i gdzie doszło do zakażenia. Ważne jest, aby pamiętać, że kurzajki same w sobie nie są chorobą, a jedynie objawem infekcji wirusowej. Sama infekcja wirusem HPV jest bardzo częsta, a większość ludzi w ciągu życia miała z nim kontakt, nawet jeśli nie rozwinęły się u nich widoczne kurzajki.
Układ odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. U osób z silnym systemem immunologicznym infekcja może przebiegać bezobjawowo lub objawy mogą ustąpić samoistnie w ciągu kilku miesięcy lub lat. Osłabiona odporność, na przykład w wyniku choroby, przyjmowania leków immunosupresyjnych, stresu czy niedożywienia, sprzyja rozwojowi kurzajek i utrudnia organizmowi ich zwalczanie. Dlatego osoby z obniżoną odpornością są bardziej narażone na rozwój i utrzymywanie się kurzajek.
Czynniki sprzyjające rozwojowi kurzajek u ludzi

Uszkodzona skóra jest bardziej podatna na wniknięcie wirusa. Drobne skaleczenia, otarcia, pęknięcia skóry, a nawet suchość naskórka mogą stanowić „bramę” dla HPV. Osoby, które często obgryzają paznokcie, podgryzają skórki wokół paznokci lub majstrują przy istniejących zmianach skórnych, zwiększają ryzyko zarówno zakażenia, jak i rozprzestrzeniania się wirusa na inne części ciała. Dzieci, których skóra jest często bardziej delikatna, a także osoby pracujące fizycznie, narażone na mikrouszkodzenia skóry, mogą być bardziej podatne.
Wspomniane już osłabienie układu odpornościowego jest jednym z najistotniejszych czynników ryzyka. Choroby przewlekłe, takie jak cukrzyca, HIV/AIDS, nowotwory, a także przyjmowanie leków obniżających odporność (np. po przeszczepach narządów) znacząco zwiększają podatność na infekcje wirusowe, w tym HPV. Stres, przemęczenie, niedobory witamin i minerałów również mogą negatywnie wpływać na funkcjonowanie systemu immunologicznego, czyniąc organizm bardziej wrażliwym na działanie wirusów.
Jakie są rodzaje kurzajek i czym się charakteryzują
Kurzajki przybierają różne formy w zależności od lokalizacji na ciele i typu wirusa HPV, który je wywołał. Zrozumienie tych różnic jest ważne dla postawienia właściwej diagnozy i dobrania odpowiedniej metody leczenia. Każdy typ kurzajki wymaga nieco innego podejścia, a niektóre mogą być bardziej oporne na terapie niż inne. Poniżej przedstawiamy najczęściej spotykane rodzaje kurzajek:
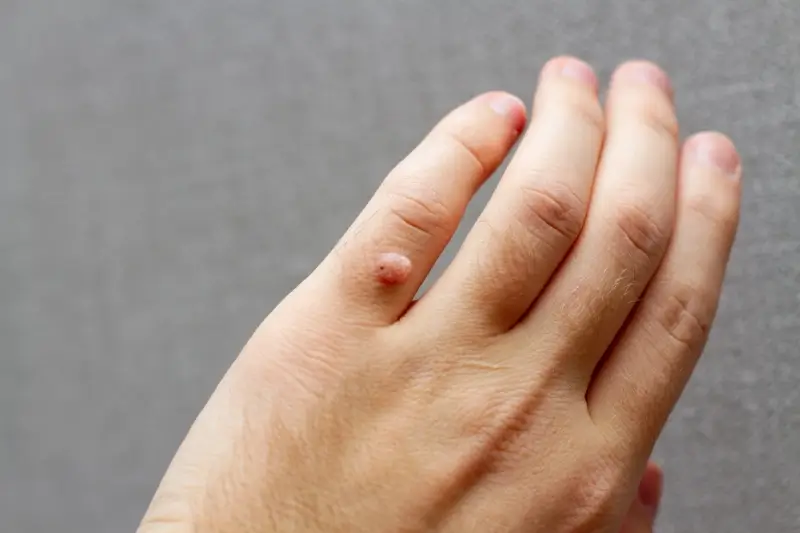
- Brodawki zwykłe (kurzajki pospolite): Są to najczęściej występujące zmiany. Mają szorstką, nierówną powierzchnię i zazwyczaj pojawiają się na dłoniach, palcach i łokciach. Mogą być pojedyncze lub występować w skupiskach. Często są lekko uniesione ponad powierzchnię skóry i mogą mieć ciemniejsze punkty (zatkane naczynia krwionośne).
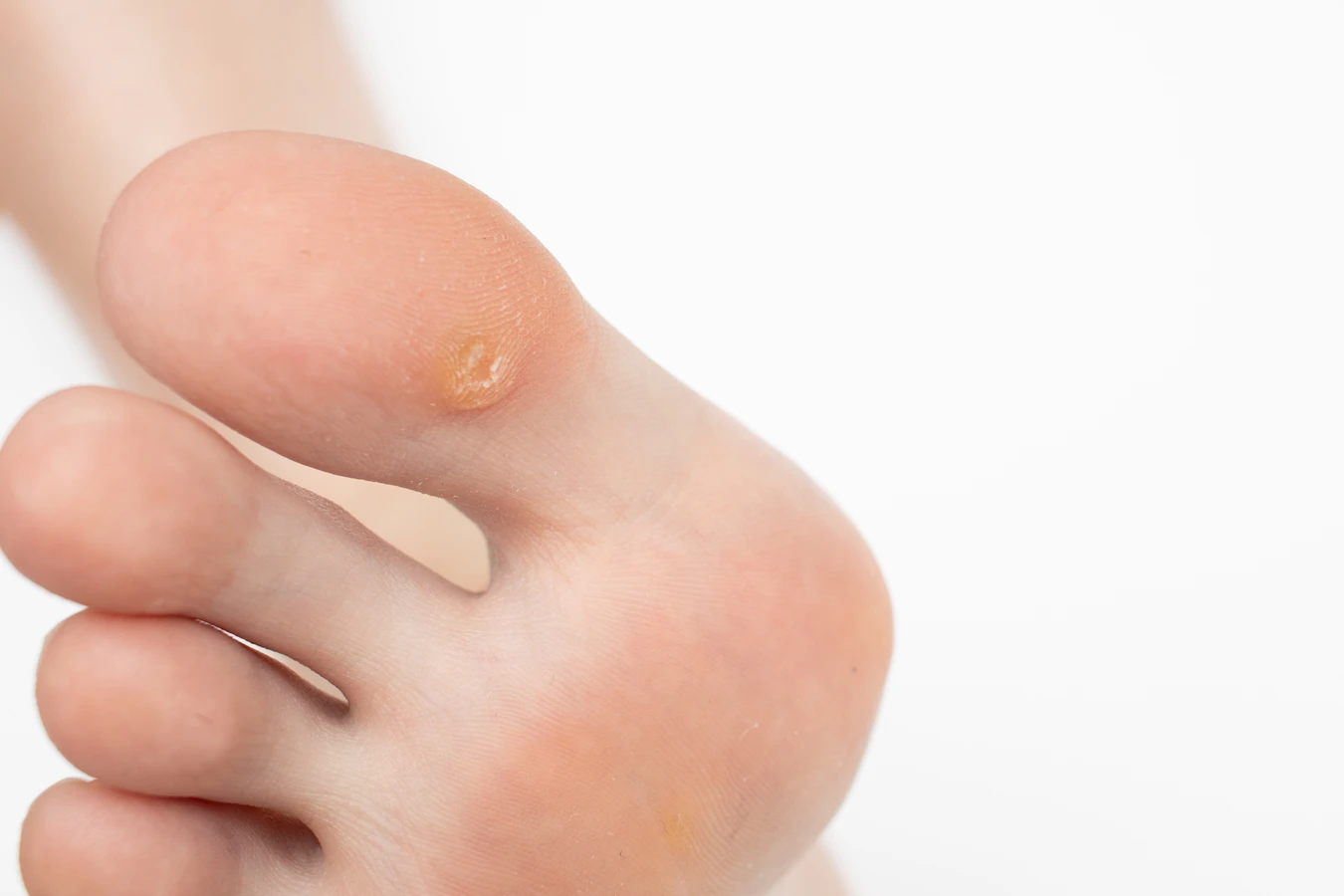
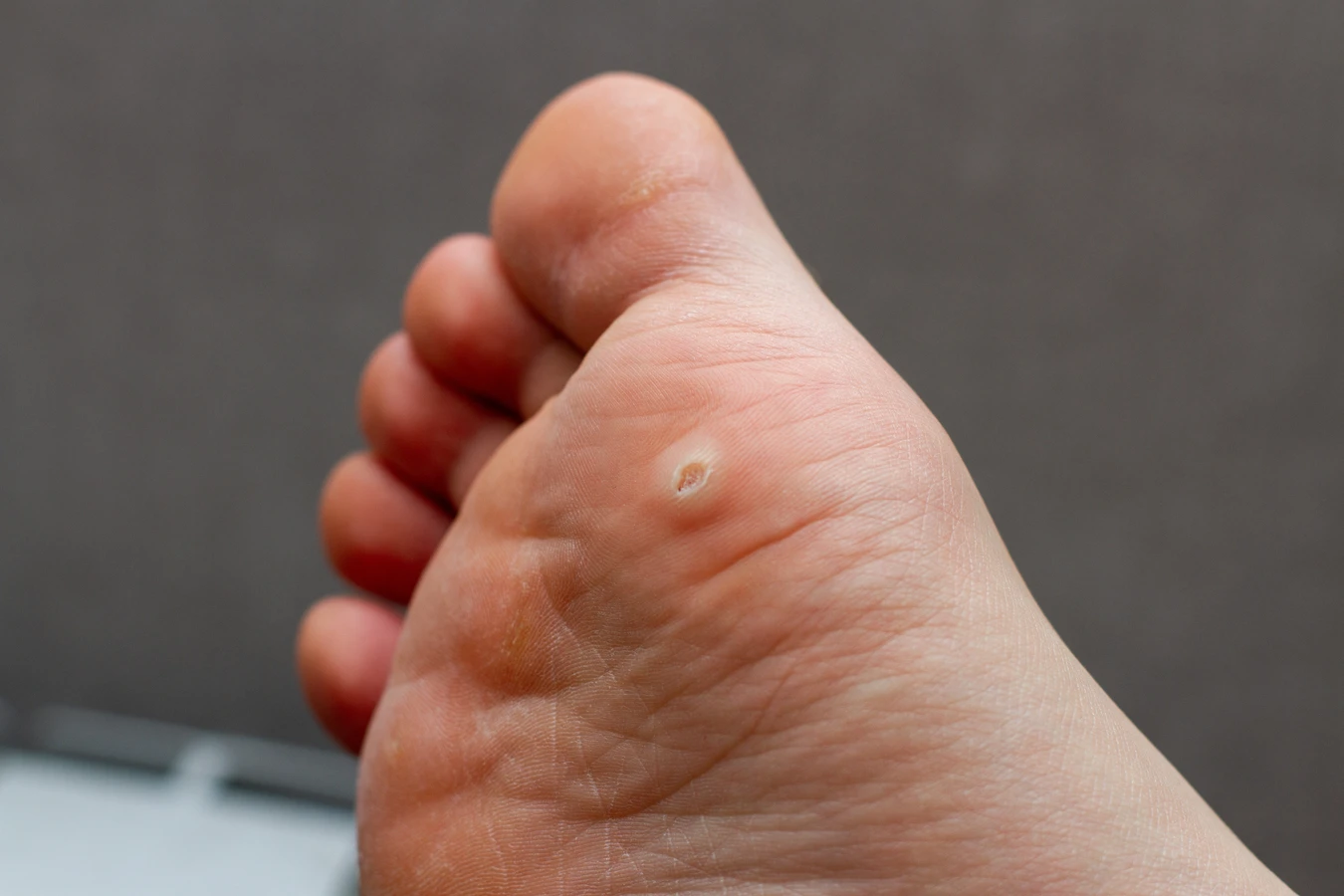
- Brodawki stóp (kurzajki podeszwowe): Lokalizują się na podeszwach stóp, często w miejscach narażonych na ucisk. Mogą być bolesne i utrudniać chodzenie. Zazwyczaj są płaskie i wrośnięte w skórę, a ich powierzchnia jest często pokryta zrogowaciałym naskórkiem, co utrudnia ich identyfikację. Czasem mogą być mylone z odciskami.
- Brodawki płaskie: Mają gładką, płaską powierzchnię i zazwyczaj są mniejsze niż brodawki zwykłe. Mogą pojawiać się na twarzy, szyi, dłoniach i przedramionach. Często występują w linii, co jest wynikiem samoinokulacji (przenoszenia wirusa przez drapanie).
- Brodawki nitkowate: Są to cienkie, wydłużone narośla, które najczęściej pojawiają się na twarzy, w okolicach ust, nosa i oczu. Mogą mieć kolor skóry lub być lekko brązowawe.
- Brodawki mozaikowe: Są to skupiska kilku brodawek, które tworzą większą, zazwyczaj bolesną zmianę. Często występują na dłoniach i stopach.
- Kłykciny kończyste: Choć są one również wywoływane przez wirusy HPV, zazwyczaj są klasyfikowane oddzielnie ze względu na lokalizację i charakterystykę. Pojawiają się w okolicy narządów płciowych i odbytu i są uważane za chorobę przenoszoną drogą płciową.
Różnorodność form kurzajek wynika z różnych typów wirusa HPV, a także z indywidualnej reakcji organizmu. Niektóre typy wirusa są bardziej agresywne i trudniejsze do zwalczenia. Zdarza się, że kurzajka samoistnie znika, a innym razem wymaga długotrwałego leczenia. Kluczowe jest, aby nie lekceważyć żadnej zmiany skórnej i w razie wątpliwości skonsultować się z lekarzem.
Jak dochodzi do zarażenia kurzajkami od innych osób
Zarażenie wirusem HPV, który jest przyczyną powstawania kurzajek, jest procesem dość prostym i odbywa się na kilka sposobów. Najczęściej do transmisji dochodzi poprzez bezpośredni kontakt ze skórą osoby zakażonej, która posiada aktywne kurzajki. Wirus znajduje się na powierzchni skóry i w samej brodawce. Dotknięcie kurzajki, a następnie dotknięcie własnej skóry, zwłaszcza jeśli jest ona uszkodzona, może prowadzić do infekcji. Dotyczy to również kontaktu skóra do skóry, np. podczas podawania ręki.
Innym częstym sposobem przenoszenia wirusa jest kontakt z zakażonymi powierzchniami, tzw. drogą pośrednią. Wirus HPV potrafi przetrwać przez pewien czas poza organizmem ludzkim, szczególnie w wilgotnym i ciepłym środowisku. Miejsca takie jak wspomniane już baseny, sauny, siłownie, szatnie, a także wspólne ręczniki, dywaniki łazienkowe czy nawet obuwie mogą być źródłem zakażenia. Dotknięcie takiej skażonej powierzchni, a następnie przetarcie oka, nosa czy ust, lub dotknięcie uszkodzonej skóry, może zainicjować infekcję.
Samoinokulacja to kolejna droga zakażenia, która polega na przenoszeniu wirusa z jednej części ciała na drugą. Osoba, która ma kurzajkę, może nieświadomie przenosić wirusa poprzez drapanie, dotykanie lub inne działania, które prowadzą do kontaktu zakażonej skóry z niezakażoną. Szczególnie podatne na samoinokulację są okolice wokół istniejących kurzajek, co może prowadzić do powstawania nowych zmian w ich sąsiedztwie. Obgryzanie paznokci i skórek wokół nich jest klasycznym przykładem samoinokulacji, która może prowadzić do pojawienia się kurzajek na palcach i wokół paznokci.
Sposoby leczenia kurzajek i usuwania brodawek
Leczenie kurzajek może być procesem długotrwałym i wymaga cierpliwości. Istnieje wiele metod usuwania brodawek, od domowych sposobów po profesjonalne zabiegi medyczne. Wybór metody zależy od rodzaju, lokalizacji i wielkości kurzajki, a także od indywidualnych predyspozycji pacjenta. Ważne jest, aby nie próbować usuwać kurzajek na własną rękę w sposób agresywny, ponieważ może to prowadzić do powikłań, takich jak blizny czy infekcje.
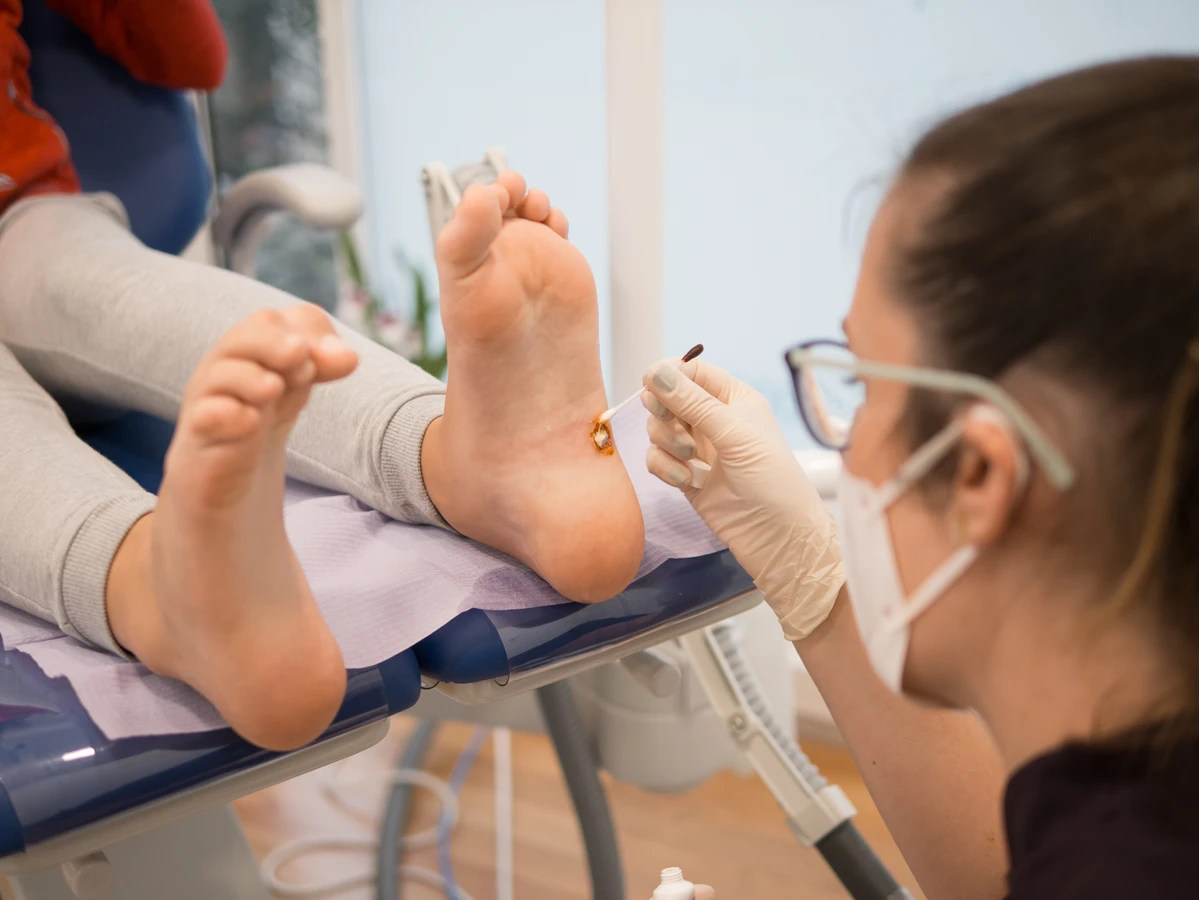
Dostępne są preparaty dostępne bez recepty, które zawierają substancje złuszczające, takie jak kwas salicylowy czy mocznik. Mogą one pomóc w stopniowym usuwaniu zrogowaciałej warstwy kurzajki. Inne preparaty bazują na zamrażaniu (krioterapii), naśladując zabieg wykonywany przez lekarza. W aptekach dostępne są również plastry z kwasem salicylowym, które ułatwiają aplikację i utrzymują lek na miejscu.
Profesjonalne metody leczenia obejmują:
- Krioterapia: Zamrażanie kurzajki ciekłym azotem. Powoduje to zniszczenie komórek wirusowych i martwicę tkanki. Zabieg może wymagać kilku powtórzeń.
- Elektrokoagulacja: Usuwanie kurzajki za pomocą prądu elektrycznego. Metoda ta jest skuteczna, ale może pozostawić bliznę.
- Laseroterapia: Niszczenie brodawki za pomocą wiązki lasera. Jest to precyzyjna metoda, często stosowana przy trudnych do usunięcia kurzajkach.
- Chirurgiczne wycięcie: Lekarz może zdecydować o chirurgicznym usunięciu kurzajki, szczególnie jeśli jest ona duża lub głęboko osadzona.
- Terapia fotodynamiczna: Stosowana rzadziej, polega na naświetlaniu zmian po wcześniejszym zastosowaniu substancji światłouczulającej.
- Leczenie farmakologiczne: W niektórych przypadkach lekarz może przepisać leki doustne lub miejscowe, np. immunomodulujące, które mają na celu pobudzenie układu odpornościowego do walki z wirusem.
W przypadku brodawek na stopach, szczególnie tych bolesnych, warto skonsultować się z podologiem, który specjalizuje się w pielęgnacji stóp i może zaproponować odpowiednie metody leczenia, w tym specjalistyczne opatrunki czy frezowanie zrogowaciałej skóry.
Jakie są skuteczne sposoby zapobiegania nawrotom kurzajek
Zapobieganie nawrotom kurzajek opiera się przede wszystkim na wzmocnieniu układu odpornościowego oraz unikaniu sytuacji sprzyjających zakażeniu wirusem HPV. Silny system immunologiczny jest w stanie skuteczniej zwalczać wirusa, nawet jeśli dojdzie do kontaktu z nim, zapobiegając rozwojowi widocznych zmian skórnych lub skracając czas ich obecności. Regularna aktywność fizyczna, zdrowa, zbilansowana dieta bogata w witaminy i minerały, odpowiednia ilość snu oraz unikanie przewlekłego stresu to podstawowe filary zdrowej odporności.
Kluczowe jest również zachowanie zasad higieny, zwłaszcza w miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest większe. Należy unikać chodzenia boso w miejscach takich jak baseny, siłownie, sauny, czy ogólnodostępne prysznice. Zawsze warto zabierać ze sobą własne klapki lub sandały kąpielowe. Po skorzystaniu z takich miejsc należy dokładnie umyć stopy i zadbać o ich osuszenie, ponieważ wilgoć sprzyja rozwojowi wirusów.
Warto również zwrócić uwagę na stan skóry. Regularne nawilżanie skóry, zwłaszcza dłoni i stóp, pomaga zapobiegać powstawaniu mikrouszkodzeń, przez które wirus może wnikać do organizmu. Należy unikać obgryzania paznokci i skórek, a także nie drapać i nie rozdrapywać istniejących kurzajek, ponieważ może to prowadzić do rozprzestrzeniania się wirusa na inne części ciała (samoinokulacja) lub zakażenia otoczenia.
Kiedy warto zgłosić się do lekarza z problemem kurzajek
Chociaż wiele kurzajek można leczyć domowymi metodami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Jeśli masz wątpliwości co do charakteru zmiany skórnej, a zwłaszcza jeśli podejrzewasz, że może to być coś więcej niż zwykła kurzajka, niezwłocznie skonsultuj się z lekarzem rodzinnym lub dermatologiem. Wczesna diagnoza jest kluczowa w przypadku wielu schorzeń skórnych.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, np. z powodu chorób przewlekłych, terapii immunosupresyjnej czy infekcji wirusem HIV. U tych pacjentów kurzajki mogą być bardziej rozległe, oporne na leczenie, a także mogą wymagać innego podejścia terapeutycznego. Lekarz będzie w stanie ocenić stan zdrowia pacjenta i zaproponować najbezpieczniejsze oraz najskuteczniejsze metody leczenia.
Warto udać się do specjalisty również w następujących przypadkach:
- Kurzajki są bardzo liczne lub szybko się rozprzestrzeniają.
- Zmiany są bolesne, krwawią lub wykazują oznaki stanu zapalnego (zaczerwienienie, obrzęk, ropna wydzielina).
- Kurzajki znajdują się w szczególnie wrażliwych miejscach, takich jak twarz, okolice narządów płciowych, dłonie lub stopy (w przypadku brodawek podeszwowych powodujących trudności w chodzeniu).
- Domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach stosowania.
- Kurzajki nawracają pomimo wcześniejszego leczenia.
- Masz podejrzenie, że zmiana skórna może być złośliwa (nieprawidłowy kształt, kolor, szybki wzrost).
Lekarz przeprowadzi dokładny wywiad, badanie fizykalne, a w razie potrzeby może zlecić dodatkowe badania, aby postawić trafną diagnozę i zaplanować skuteczne leczenie. Pamiętaj, że samodiagnoza i samodzielne próby leczenia mogą być niebezpieczne i prowadzić do powikłań.
Rola układu odpornościowego w walce z wirusem HPV
Układ odpornościowy odgrywa kluczową, choć często niedocenianą, rolę w kontekście kurzajek. Choć to wirus HPV jest bezpośrednią przyczyną tych zmian skórnych, to właśnie siła naszego systemu immunologicznego decyduje o tym, czy infekcja przejdzie bezobjawowo, czy też doprowadzi do powstania widocznych brodawek, a także jak długo będą się one utrzymywać. Nasz system obronny stale monitoruje organizm i reaguje na obecność patogenów, w tym wirusów.
Kiedy wirus HPV wnika do komórek naskórka, układ odpornościowy próbuje go zwalczyć. Komórki odpornościowe, takie jak limfocyty T, rozpoznają zainfekowane komórki i niszczą je. W przypadku kurzajek, wirus HPV potrafi jednak pewien czas ukrywać się w komórkach naskórka, unikając pełnej eliminacji przez system immunologiczny. To pozwala mu na namnażanie się i powodowanie nieprawidłowego wzrostu komórek, co manifestuje się jako brodawka.
U osób z silnym i sprawnym układem odpornościowym, infekcja wirusem HPV często jest skutecznie zwalczana, zanim zdążą pojawić się widoczne zmiany. W niektórych przypadkach, nawet jeśli kurzajki się pojawią, organizm może je samoistnie zwalczyć w ciągu kilku miesięcy lub lat. Jest to tzw. samoistna regresja brodawek. Zjawisko to jest dowodem na działanie systemu immunologicznego, który w końcu rozpoznaje i eliminuje zainfekowane komórki.
Z kolei u osób z osłabioną odpornością, np. po przeszczepach narządów, w przebiegu chorób autoimmunologicznych, infekcji HIV, czy pod wpływem silnego stresu lub niedoborów żywieniowych, układ odpornościowy ma utrudnione zadanie. Wirus HPV może wówczas łatwiej namnażać się i powodować powstawanie licznych, opornych na leczenie kurzajek. Dlatego tak ważne jest dbanie o ogólną kondycję organizmu i wspieranie jego naturalnych mechanizmów obronnych, co w przełożeniu na kurzajki oznacza profilaktykę i potencjalnie szybsze ich ustąpienie.
Co to jest OCP przewoźnika i jak się ma do kurzajek
W kontekście przenoszenia wirusów, w tym wirusa HPV odpowiedzialnego za kurzajki, kluczowe znaczenie ma rozumienie mechanizmów transmisji. W kontekście ubezpieczeń, pojęcie „OCP przewoźnika” odnosi się do odpowiedzialności cywilnej przewoźnika. Jest to polisa ubezpieczeniowa chroniąca przewoźnika przed roszczeniami osób trzecich, które poniosły szkodę w związku z wykonywaną przez niego działalnością transportową. Choć na pierwszy rzut oka wydaje się to nie mieć związku z kurzajkami, można odnaleźć pewne analogie w kontekście ryzyka i odpowiedzialności za szkody.
W przypadku kurzajek, OCP przewoźnika nie ma bezpośredniego zastosowania. Nie ubezpiecza ono od zachorowań na choroby wirusowe. Jednakże, można wyobrazić sobie hipotetyczną sytuację, w której przewoźnik, np. organizator wycieczek, świadomie lub nieświadomie naraża swoich pasażerów na kontakt z wirusem HPV. Na przykład, jeśli podczas podróży korzystano z obiektów sanitarnych o niskim standardzie higieny, a jeden z pasażerów miał kurzajki, mogłoby to teoretycznie stanowić podstawę do roszczeń, choć jest to bardzo mało prawdopodobne i trudne do udowodnienia w praktyce.
Bardziej trafnym porównaniem byłoby przyjrzenie się sytuacji, w której przewoźnik odpowiada za szkody wynikające z zaniedbań, które mogłyby sprzyjać rozprzestrzenianiu się chorób zakaźnych. Na przykład, jeśli przewoźnik transportuje ludzi w warunkach ekstremalnego ścisku i braku higieny, a w wyniku tego dochodzi do epidemii jakiejś choroby, może być pociągnięty do odpowiedzialności. W przypadku kurzajek, jest to jednak bardziej kwestia indywidualnej podatności i higieny niż bezpośredniej winy przewoźnika, chyba że doszłoby do rażących zaniedbań.
W praktyce, polisa OCP przewoźnika skupia się na szkodach materialnych i osobowych wynikających z wypadków, uszkodzenia ładunku, opóźnień w dostawie itp. Odpowiedzialność za choroby zakaźne, takie jak kurzajki, jest zazwyczaj wyłączona z zakresu takich polis lub wymagałaby bardzo specyficznych okoliczności i dowodów, aby można było ją przypisać przewoźnikowi. Dlatego, choć analogie mogą być ciekawe, w kontekście kurzajek, OCP przewoźnika jest pojęciem nieistotnym.