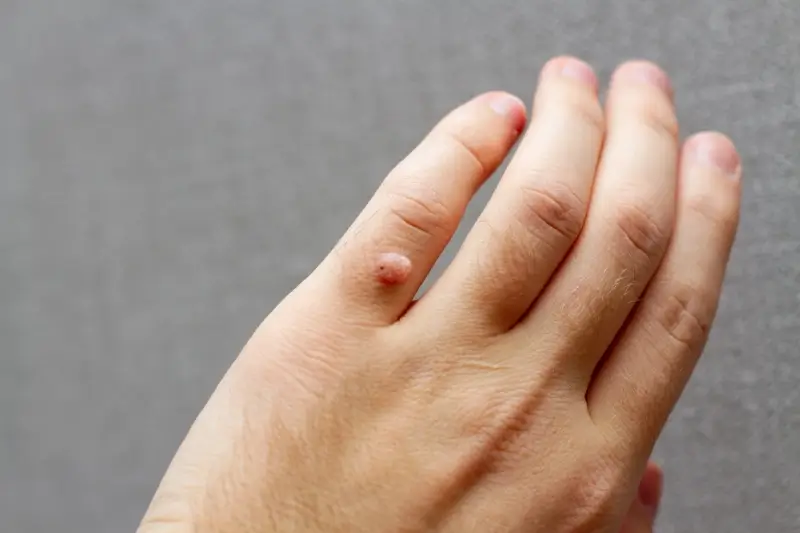
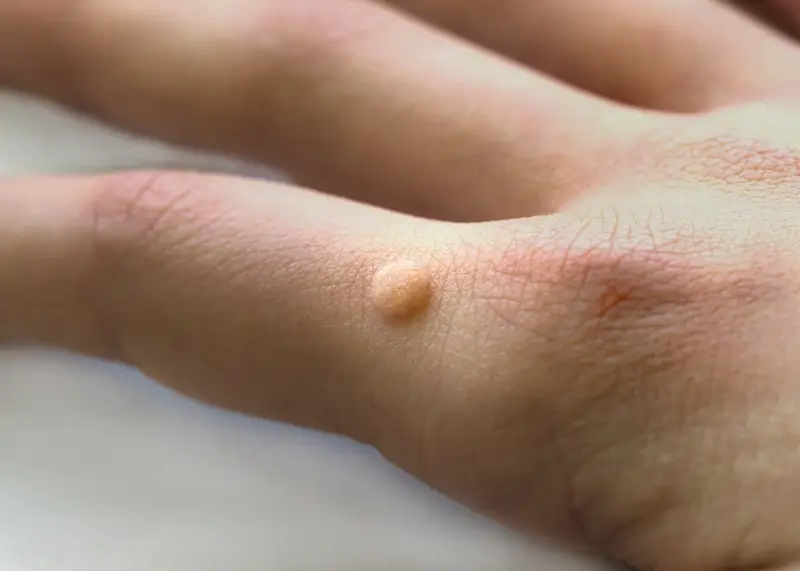
Kurzajki, powszechnie znane jako brodawki pospolite, są nieestetycznymi zmianami skórnymi, które mogą pojawić się na różnych częściach ciała, najczęściej na dłoniach i stopach. Ich obecność jest dla wielu osób źródłem dyskomfortu, a czasem nawet bólu, a także wpływa na samoocenę. Zrozumienie, skąd biorą się kurzajki, jest kluczowe do skutecznego zapobiegania im oraz doboru odpowiednich metod leczenia. Główną przyczyną ich powstawania są wirusy brodawczaka ludzkiego, znane jako HPV (Human Papillomavirus). Istnieje ponad sto typów tego wirusa, a różne jego odmiany odpowiadają za powstawanie różnych rodzajów brodawek. Niektóre typy HPV są powiązane z łagodnymi zmianami skórnymi, podczas gdy inne mogą prowadzić do poważniejszych schorzeń, w tym do nowotworów. Zakażenie HPV jest powszechne i może dotknąć każdego, niezależnie od wieku czy płci. Wirusy te mają tropizm do komórek nabłonka wielowarstwowego płaskiego, który pokrywa skórę i błony śluzowe. Po wniknięciu do naskórka, wirus infekuje komórki podstawnej warstwy naskórka, gdzie pozostaje uśpiony przez pewien czas. Następnie, w sprzyjających warunkach, dochodzi do jego aktywacji i namnażania, co prowadzi do niekontrolowanego rozrostu zainfekowanych komórek i powstania widocznej brodawki.
Wirus HPV przenosi się głównie przez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z zanieczyszczonymi powierzchniami. Droga zakażenia jest zazwyczaj skórno-skórna. Oznacza to, że dotknięcie skóry osoby posiadającej kurzajki, a następnie dotknięcie własnej skóry, może doprowadzić do przeniesienia wirusa. Szczególnie narażone są miejsca, gdzie skóra jest uszkodzona, na przykład drobne ranki, otarcia czy skaleczenia. Wirus łatwiej wnika do organizmu przez przerwaną ciągłość naskórka. Miejsca publiczne, takie jak baseny, siłownie, szatnie czy sauny, stanowią potencjalne źródła zakażenia, ponieważ panujące tam wilgotne i ciepłe środowisko sprzyja przetrwaniu i namnażaniu się wirusów HPV. Dzielenie się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku również zwiększa ryzyko transmisji wirusa. Warto również wspomnieć o możliwości autoinokulacji, czyli przenoszenia wirusa z jednej części ciała na inną w obrębie własnego organizmu. Na przykład, drapanie istniejącej kurzajki może spowodować rozprzestrzenienie się infekcji na inne obszary skóry.
Czynniki sprzyjające rozwojowi kurzajek obejmują osłabiony układ odpornościowy. Gdy układ immunologiczny funkcjonuje prawidłowo, jest w stanie skutecznie zwalczać wirusy HPV i zapobiegać rozwojowi brodawek. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych (np. po przeszczepach organów) lub infekcji wirusem HIV, są bardziej podatne na zakażenie HPV i częściej rozwijają uporczywe lub nawracające kurzajki. Długotrwały stres, niedobory żywieniowe czy brak snu mogą również negatywnie wpływać na funkcjonowanie układu odpornościowego, czyniąc organizm bardziej podatnym na infekcje wirusowe. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy, są grupą szczególnie narażoną na zakażenia HPV i powstawanie kurzajek. Ich skóra jest również cieńsza i bardziej podatna na uszkodzenia, co ułatwia wirusowi wniknięcie do organizmu.
Główne przyczyny powstawania brodawek wirusowych na skórze
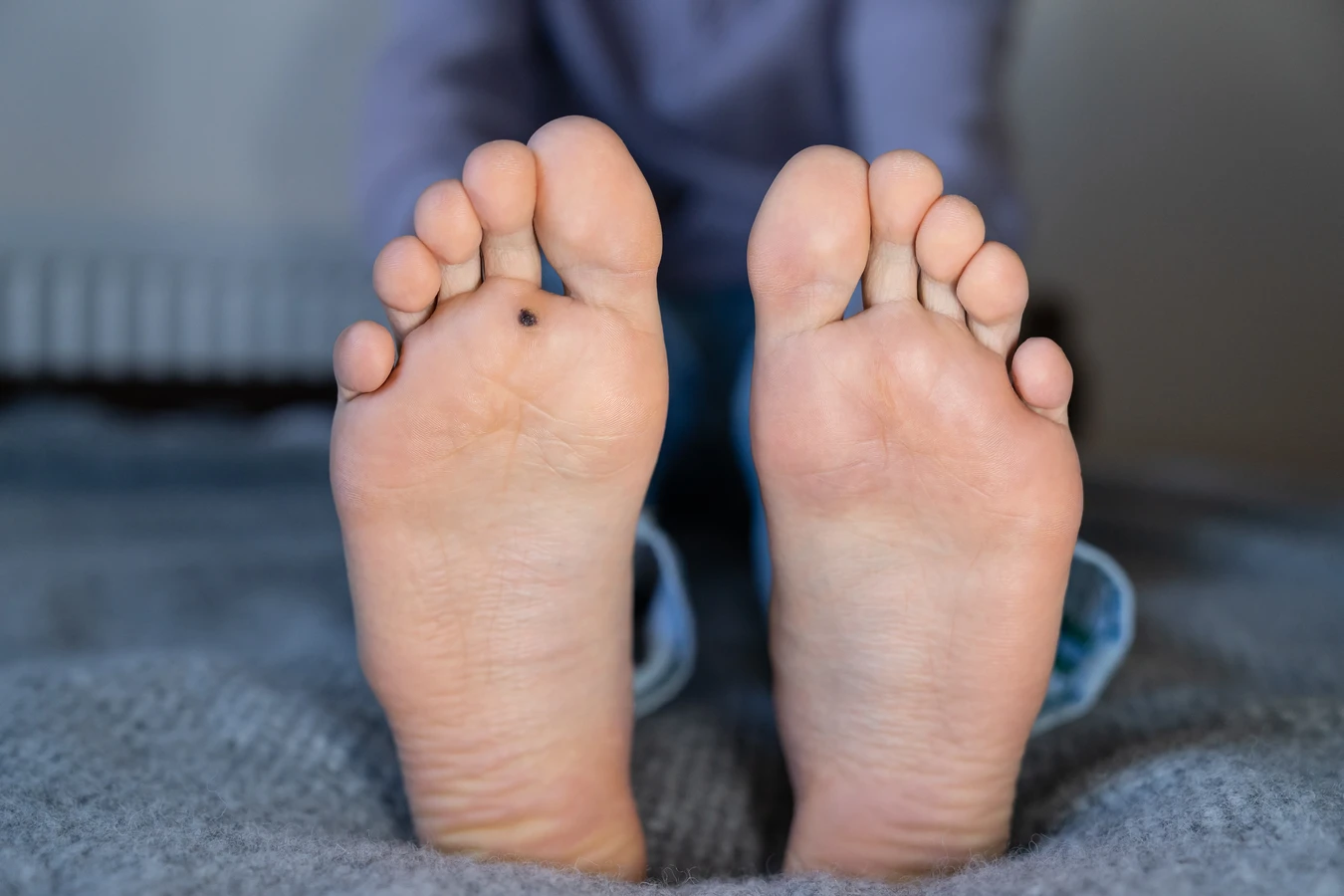
Podstawową i niezaprzeczalną przyczyną powstawania kurzajek jest infekcja wirusowa wywołana przez wiriony brodawczaka ludzkiego. Jak już wspomniano, istnieje wiele typów tego wirusa, a każdy z nich ma pewne powinowactwo do określonych lokalizacji na ciele. Na przykład, wirusy HPV typu 1 i 2 są najczęściej odpowiedzialne za brodawki pospolite, pojawiające się zazwyczaj na palcach, dłoniach i stopach. Brodawki stóp, znane jako kurzajki podeszwowe, często wywołane są przez te same typy wirusów, ale ze względu na nacisk podczas chodzenia, mogą przyjmować specyficzny, często bolesny kształt i być zagłębione w skórze. Z kolei wirusy HPV typu 3 i 10 mogą powodować brodawki płaskie, które są mniejsze, gładsze i mają tendencję do występowania w większych skupiskach, zwłaszcza na twarzy i grzbietach dłoni. Bardziej niebezpieczne typy wirusa HPV, takie jak 16 i 18, są związane z rozwojem raka szyjki macicy, ale mogą również wywoływać brodawki na narządach płciowych (kłykciny kończyste).
Proces zakażenia wirusem HPV nie zawsze prowadzi do natychmiastowego pojawienia się kurzajek. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian skórnych, może być bardzo zróżnicowany. Zazwyczaj trwa on od kilku tygodni do kilku miesięcy, a w niektórych przypadkach nawet dłużej. W tym czasie wirus namnaża się w komórkach skóry, nie dając jeszcze widocznych objawów. Aktywacja wirusa i rozwój brodawki zależy od wielu czynników, w tym od indywidualnej odpowiedzi immunologicznej organizmu oraz od lokalizacji i rozległości zakażenia. Niektóre osoby mogą być nosicielami wirusa HPV przez długi czas, nie rozwijając żadnych objawów, a mimo to mogą stanowić źródło zakażenia dla innych. Z drugiej strony, u niektórych osób po kontakcie z wirusem zmiany skórne pojawiają się bardzo szybko. Ten zróżnicowany przebieg jest jedną z przyczyn, dla których trudno jest jednoznacznie określić moment i sposób zakażenia.
Uszkodzenia skóry stanowią bramę dla wirusa HPV. Nawet niewielkie skaleczenia, zadrapania, pęknięcia naskórka czy otarcia mogą ułatwić wirusowi przedostanie się do głębszych warstw skóry, gdzie może się namnażać. Dlatego miejsca, które są narażone na mikrourazy, takie jak dłonie pracujące fizycznie, stopy obcierane przez niewygodne obuwie, czy skóra wokół paznokci często obgryzana, są bardziej podatne na infekcję. Wilgotne środowisko, takie jak wspomniane wcześniej baseny czy sauny, nie tylko sprzyja przetrwaniu wirusa, ale również może zmiękczać naskórek, czyniąc go bardziej podatnym na uszkodzenia mechaniczne. Dbanie o higienę skóry, unikanie jej uszkadzania i szybkie opatrywanie ewentualnych ran jest ważnym elementem profilaktyki.
Czynniki ryzyka sprzyjające rozwojowi kurzajek u ludzi
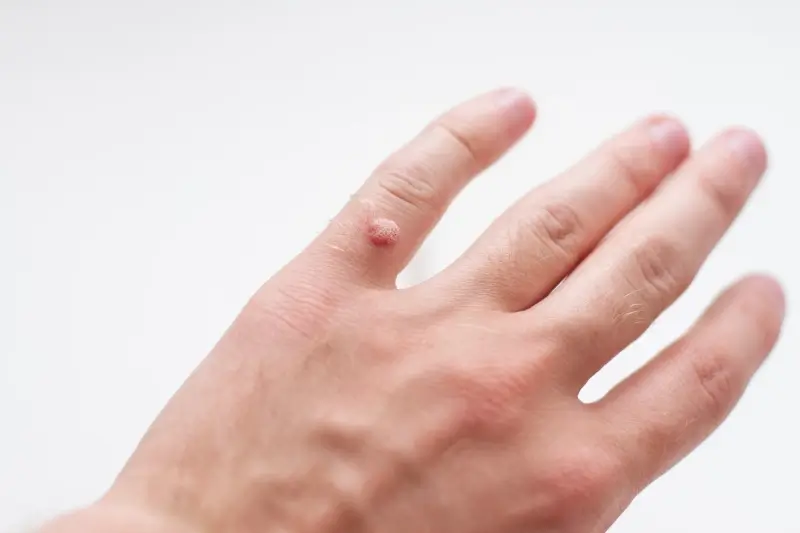
Częsty kontakt z wirusem HPV zwiększa prawdopodobieństwo zakażenia. Osoby pracujące w miejscach, gdzie ryzyko kontaktu z wirusem jest podwyższone, takie jak personel basenów, siłowni, salonów kosmetycznych czy gabinetów lekarskich, są bardziej narażone. Dzieci, które często bawią się w grupach i dzielą zabawkami, a także mają tendencję do drapania skaleczeń, są również grupą o podwyższonym ryzyku. Podobnie osoby aktywnie uprawiające sport, zwłaszcza te wymagające kontaktu z wodą (pływanie) lub intensywnego pocenia się (gimnastyka, sporty walki), spędzają więcej czasu w miejscach takich jak szatnie czy prysznice, które mogą być siedliskiem wirusa. Niewłaściwa higena osobista, zwłaszcza w miejscach publicznych, również sprzyja rozprzestrzenianiu się wirusa.
Indywidualne predyspozycje genetyczne mogą odgrywać pewną rolę w podatności na infekcje HPV i rozwój kurzajek, chociaż jest to obszar mniej zbadany. Niektóre osoby mogą mieć genetycznie uwarunkowany słabszy system odpornościowy lub specyficzne reakcje immunologiczne, które sprawiają, że są bardziej podatne na zakażenie wirusem brodawczaka ludzkiego. Warto jednak podkreślić, że nawet osoby o silnej odporności mogą zostać zainfekowane wirusem, jeśli ekspozycja jest wystarczająco duża lub jeśli wystąpią inne czynniki sprzyjające. Wiek również ma znaczenie – dzieci i osoby starsze, u których układ odpornościowy może być jeszcze niedojrzały lub osłabiony, są bardziej podatne. U młodych dorosłych i osób w średnim wieku, układ odpornościowy jest zazwyczaj najsilniejszy, co może tłumaczyć mniejszą częstość występowania uporczywych kurzajek w tej grupie wiekowej, o ile nie występują inne czynniki ryzyka.
Drogi przenoszenia wirusa HPV i powstawanie brodawek
Bezpośredni kontakt skórny jest najczęstszą drogą przenoszenia wirusa brodawczaka ludzkiego. Dotknięcie skóry osoby z aktywną infekcją HPV, posiadającej widoczne kurzajki, może doprowadzić do przeniesienia wirusa na zdrową skórę. Wirus znajduje się w zrogowaciałych komórkach naskórka brodawki. Nawet najmniejszy kontakt może spowodować przeniesienie wirusów. Szczególnie łatwo dochodzi do zakażenia, gdy skóra jest uszkodzona – drobne skaleczenia, zadrapania, otarcia czy pęknięcia naskórka stanowią idealną „bramę” dla wirusa. Właśnie dlatego kurzajki często pojawiają się na dłoniach, palcach i stopach – miejscach, które są najbardziej narażone na drobne urazy w codziennych czynnościach. Niewidoczne uszkodzenia skóry mogą być spowodowane przez kontakt z szorstkimi powierzchniami, a także przez czynniki chemiczne czy termiczne.
Kontakt pośredni, czyli poprzez zakażone przedmioty i powierzchnie, jest równie istotną drogą transmisji wirusa HPV. Wirusy HPV mogą przetrwać poza organizmem żywiciela przez pewien czas, zwłaszcza w wilgotnym i ciepłym środowisku. Miejsca publiczne takie jak baseny, sauny, siłownie, wspólne łazienki, szatnie, a także wypożyczalnie obuwia czy sprzętu sportowego, mogą być źródłem zakażenia. Dzielenie się ręcznikami, dywanikami, obuwiem, a nawet przedmiotami codziennego użytku, które miały kontakt z zainfekowaną skórą, może doprowadzić do przeniesienia wirusa. Wilgoć sprzyja nie tylko przetrwaniu wirusa, ale także zmiękcza naskórek, ułatwiając jego penetrację.
Autoinokulacja, czyli przenoszenie wirusa z jednej części ciała na inną w obrębie własnego organizmu, jest zjawiskiem często obserwowanym w przypadku kurzajek. Drapanie istniejącej brodawki, a następnie dotknięcie innej części ciała, może spowodować rozprzestrzenienie się infekcji. Na przykład, osoba z kurzajką na palcu może nieświadomie przenieść wirusa na twarz podczas golenia lub na nogi podczas depilacji. Podobnie, jeśli ktoś przycina paznokcie i ma kurzajkę w okolicy wału paznokciowego, może łatwo zainfekować okolice innych paznokci. Zrozumienie mechanizmu autoinokulacji jest kluczowe w zapobieganiu rozprzestrzenianiu się kurzajek na inne obszary ciała.
Profilaktyka i metody zapobiegania powstawaniu nowych kurzajek
Zachowanie wysokiego poziomu higieny osobistej jest fundamentalnym elementem profilaktyki przeciwko kurzajkom. Regularne mycie rąk, zwłaszcza po kontakcie z potencjalnie zakażonymi powierzchniami lub po dotknięciu osób, u których podejrzewa się obecność kurzajek, znacząco zmniejsza ryzyko zakażenia. Ważne jest również, aby dbać o stan skóry – unikać jej uszkadzania, a w przypadku drobnych ran, otarć czy skaleczeń, jak najszybciej je opatrzyć, stosując środki dezynfekujące i jałowe opatrunki. Należy unikać dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki, golarki, pilniki do paznokci czy obuwie, ponieważ mogą one stanowić wektor przenoszenia wirusa HPV. Szczególną ostrożność należy zachować w miejscach publicznych, takich jak baseny, siłownie czy sauny, gdzie ryzyko zakażenia jest podwyższone. Noszenie własnego obuwia ochronnego, na przykład klapków, w takich miejscach jest zalecane.
Wzmocnienie układu odpornościowego to kolejna kluczowa strategia w zapobieganiu kurzajkom. Zdrowy tryb życia, obejmujący zbilansowaną dietę bogatą w witaminy i minerały, regularną aktywność fizyczną, odpowiednią ilość snu oraz unikanie przewlekłego stresu, wspiera naturalne mechanizmy obronne organizmu. Silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusy HPV, zapobiegając ich namnażaniu i rozwojowi brodawek. W okresach zwiększonego ryzyka, na przykład podczas przesilenia jesienno-zimowego, warto rozważyć suplementację witamin, takich jak witamina C, D czy cynk, które są znane ze swojego pozytywnego wpływu na funkcjonowanie układu immunologicznego. Unikanie nadmiernego spożycia alkoholu i zaprzestanie palenia papierosów również przyczynia się do wzmocnienia organizmu.
Szczepienia przeciwko wirusom HPV, choć głównie kojarzone z profilaktyką raka szyjki macicy, mogą również chronić przed niektórymi typami wirusa odpowiedzialnymi za powstawanie brodawek na skórze i błonach śluzowych. Szczepienia te są zalecane zarówno dziewczętom, jak i chłopcom przed rozpoczęciem aktywności seksualnej. Chociaż szczepionki nie chronią przed wszystkimi typami wirusa HPV, mogą znacząco zmniejszyć ryzyko zakażenia najbardziej powszechnymi i niebezpiecznymi odmianami. Warto skonsultować się z lekarzem w celu uzyskania informacji na temat dostępnych szczepień i ich skuteczności w kontekście zapobiegania kurzajkom. Dodatkowo, unikanie nadmiernego pocenia się, które może prowadzić do rozmiękczenia skóry i ułatwić wirusowi wniknięcie, również jest elementem profilaktyki.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż większość kurzajek jest łagodnymi zmianami skórnymi i często ustępuje samoistnie, istnieją sytuacje, w których konsultacja lekarska jest wskazana lub wręcz konieczna. Jeśli kurzajka jest zlokalizowana w miejscu, które powoduje dyskomfort lub ból, na przykład na podeszwie stopy, gdzie nacisk podczas chodzenia może być znaczący, lekarz może zaproponować metody leczenia przyspieszające jej usunięcie. Podobnie, jeśli brodawka jest zlokalizowana na twarzy lub w okolicy narządów płciowych, ze względów estetycznych lub potencjalnego ryzyka rozprzestrzenienia się, warto skonsultować się z lekarzem. Zmiany, które szybko rosną, zmieniają kolor, krwawią lub są bardzo bolesne, mogą wymagać dokładniejszej diagnostyki, aby wykluczyć inne, poważniejsze schorzenia skórne.
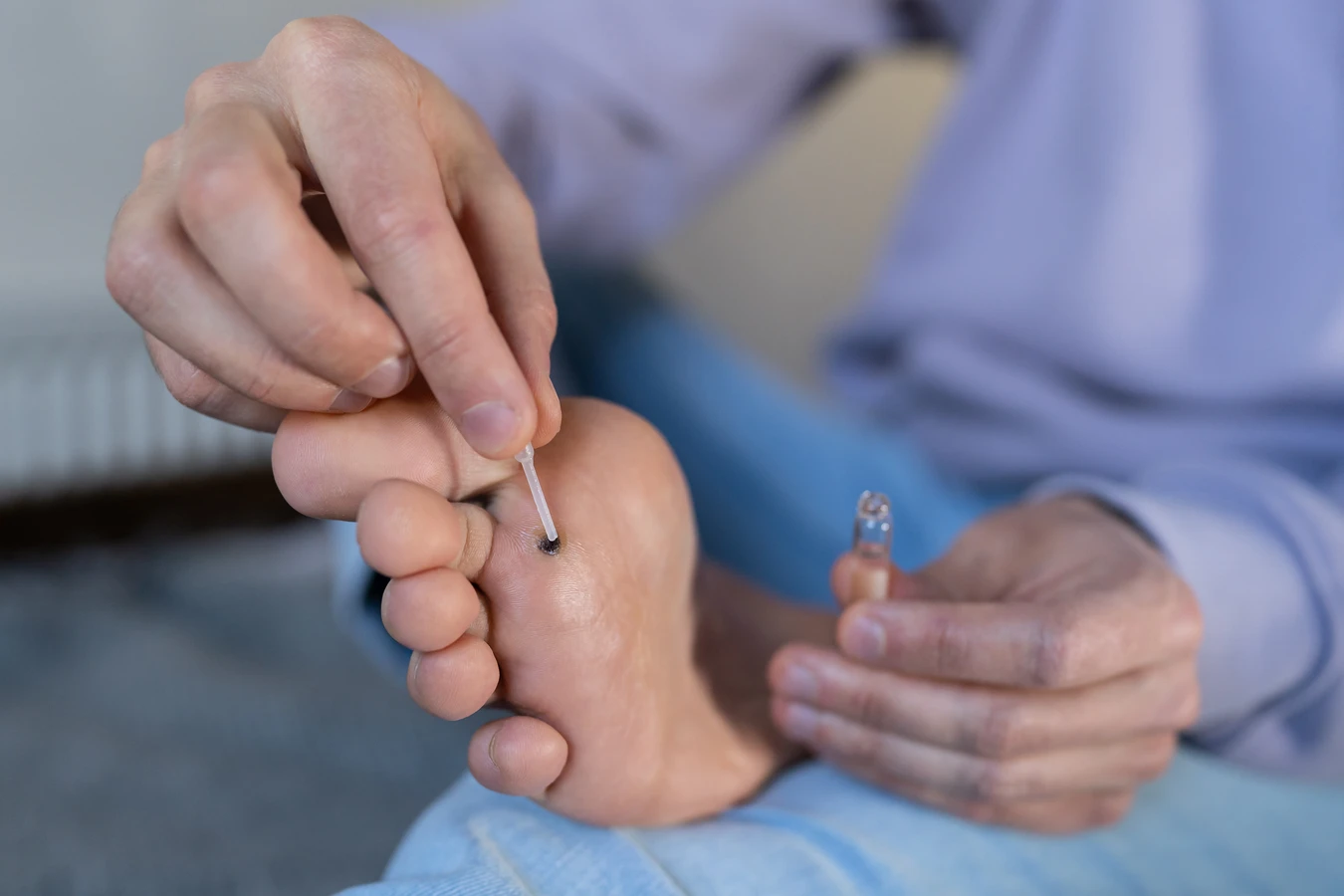
Jeśli kurzajki mają tendencję do nawracania lub szybko się rozprzestrzeniają pomimo stosowania domowych metod leczenia, warto zasięgnąć porady lekarza. Może to świadczyć o osłabionym układzie odpornościowym lub o nietypowej odmianie wirusa HPV, która jest trudniejsza do zwalczenia. Lekarz może zdiagnozować przyczynę nawrotów i zaproponować bardziej skuteczne metody leczenia, takie jak krioterapia, elektrokoagulacja, laseroterapia lub leczenie farmakologiczne. W przypadku osób z obniżoną odpornością, na przykład pacjentów po przeszczepach lub z chorobami autoimmunologicznymi, nawracające lub rozległe kurzajki mogą wymagać specjalistycznej opieki medycznej, aby zapobiec powikłaniom i ocenić ogólny stan zdrowia.
W przypadku wątpliwości co do charakteru zmiany skórnej, czyli czy jest to rzeczywiście kurzajka, czy może inna, potencjalnie groźniejsza zmiana, wizyta u lekarza jest absolutnie konieczna. Niektóre zmiany skórne, takie jak znamiona barwnikowe, brodawki łojotokowe czy nawet niektóre typy nowotworów skóry, mogą być mylone z kurzajkami. Lekarz, zwłaszcza dermatolog, posiada odpowiednią wiedzę i narzędzia diagnostyczne (np. dermatoskop), aby postawić prawidłową diagnozę. Wczesne wykrycie i leczenie wszelkich nieprawidłowości skórnych jest kluczowe dla zachowania zdrowia i zapobiegania poważniejszym konsekwencjom.