Kurzajki, znane również jako brodawki wirusowe, to powszechna dolegliwość skórna wywoływana przez wirusy brodawczaka ludzkiego (HPV). Zakażenie tym wirusem może objawiać się na wiele sposobów, a jego początkowe stadia często bywają mylone z innymi, mniej groźnymi zmianami skórnymi. Zrozumienie, jak wygląda początek kurzajki, jest kluczowe dla szybkiego rozpoznania i podjęcia odpowiednich kroków zapobiegawczych lub leczniczych. Warto wiedzieć, że wirus HPV jest bardzo rozpowszechniony i może przetrwać na powierzchniach, z którymi mamy kontakt, takich jak podłogi w miejscach publicznych, ręczniki czy obuwie. Okres inkubacji wirusa jest zmienny i może trwać od kilku tygodni do nawet kilku miesięcy, co utrudnia bezpośrednie powiązanie pojawienia się kurzajki z konkretnym kontaktem z wirusem. Wczesne objawy są zazwyczaj subtelne, co sprawia, że wiele osób bagatelizuje pierwsze symptomy, pozwalając wirusowi na dalszy rozwój i namnażanie się w komórkach naskórka.
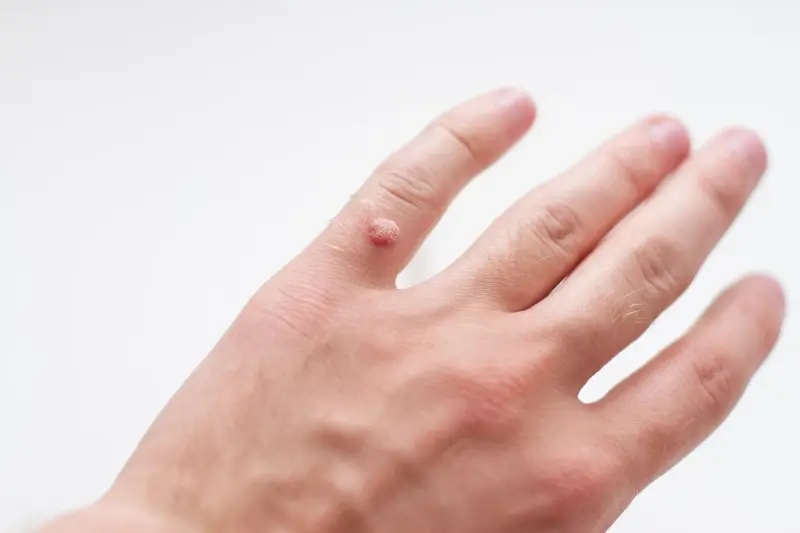
Początkowo kurzajka może przyjmować formę niewielkiej, dyskretnej kropki lub grudki, często o lekko szorstkiej powierzchni. Lokalizacja również jest bardzo zróżnicowana – najczęściej pojawiają się na dłoniach, palcach, stopach, ale mogą wystąpić także w innych miejscach, takich jak łokcie, kolana, a nawet twarz. Kolor takiej zmiany zazwyczaj jest zbliżony do naturalnego koloru skóry lub nieco jaśniejszy, co dodatkowo wpływa na jej dyskretność. Kluczowe jest zwrócenie uwagi na wszelkie nietypowe zmiany, które pojawiają się na skórze, zwłaszcza jeśli towarzyszy im nieznaczne uczucie swędzenia lub delikatny dyskomfort. Brak natychmiastowej interwencji może prowadzić do szybkiego rozrostu brodawki, jej mnożenia się lub przenoszenia na inne części ciała, a także na inne osoby. Dlatego też wiedza na temat początkowych etapów rozwoju kurzajek jest niezwykle cenna w profilaktyce i skutecznym leczeniu.
Wirus HPV, który jest przyczyną kurzajek, przenosi się poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z przedmiotami zanieczyszczonymi wirusem. Uszkodzona skóra, nawet niewielkie zadrapanie czy otarcie, stanowi bramę dla wirusa. Wilgotne środowiska, takie jak baseny, sauny czy szatnie, sprzyjają namnażaniu się wirusa i ułatwiają jego rozprzestrzenianie. Dlatego też osoby korzystające z takich miejsc powinny zachować szczególną ostrożność. Co więcej, osłabiona odporność organizmu zwiększa podatność na zakażenie HPV. Osoby z obniżoną funkcją układu immunologicznego, np. po chemioterapii, osoby starsze lub cierpiące na choroby przewlekłe, są bardziej narażone na rozwój kurzajek i ich trudniejsze leczenie. Warto podkreślić, że nawet jeśli kurzajka nie jest bolesna, może stanowić źródło infekcji dla innych.
Jak odróżnić początek kurzajki od innych zmian skórnych
Rozpoznanie wczesnej fazy kurzajki może być wyzwaniem, ponieważ jej wygląd na samym początku często przypomina inne, niegroźne zmiany skórne. Kluczowe jest zwrócenie uwagi na kilka charakterystycznych cech, które pomogą w odróżnieniu jej od na przykład odcisków, modzeli czy znamion. Początkowa kurzajka zazwyczaj jest niewielka, płaska lub lekko wypukła, a jej powierzchnia może być nieco szorstka i nierówna. W przeciwieństwie do odcisków, które zazwyczaj mają gładką, błyszczącą powierzchnię i często bolesne są pod naciskiem, kurzajka może sprawiać wrażenie bardziej „ziarnistej”. Z czasem, jeśli kurzajka zacznie się rozwijać, można zauważyć charakterystyczne czarne punkciki w jej wnętrzu. Są to zatkane naczynia krwionośne, które są silnym wskaźnikiem obecności wirusa HPV.
Kolejnym aspektem, na który warto zwrócić uwagę, jest lokalizacja i sposób rozprzestrzeniania się zmiany. Kurzajki często pojawiają się w grupach lub pojedynczo, ale mają tendencję do mnożenia się, tworząc tzw. „mozaiki”. Mogą się również rozprzestrzeniać przez drapanie lub dotykanie, przenosząc wirusa na inne obszary skóry. Odciski i modzele zazwyczaj pojawiają się w miejscach narażonych na ucisk i tarcie, mają regularny kształt i nie mają tendencji do samoistnego rozprzestrzeniania się. Znamiona, czyli pieprzyki, mają zazwyczaj regularny kształt, gładkie brzegi i jednolity kolor, choć niektóre mogą mieć nieprawidłową budowę, dlatego w przypadku wątpliwości zawsze warto skonsultować się z lekarzem. Wczesne rozpoznanie kurzajki pozwala na szybsze i łatwiejsze leczenie, minimalizując ryzyko jej rozrostu i rozprzestrzeniania się.
Ważne jest również, aby obserwować, czy zmiana reaguje na metody leczenia stosowane na odciski. Jeśli domowe sposoby na usuwanie odcisków, takie jak stosowanie plastrów zmiękczających czy nacieranie pumeksem, nie przynoszą efektów, a wręcz przeciwnie – zmiana wydaje się coraz bardziej uporczywa, może to sugerować, że mamy do czynienia z kurzajką. Dodatkowo, jeśli kurzajka znajduje się w miejscu, które nie jest narażone na ucisk czy tarcie, a mimo to się pojawiła, jest to kolejny sygnał ostrzegawczy. Pamiętajmy, że niektóre rodzaje kurzajek mogą być wyjątkowo trudne do odróżnienia od innych schorzeń skórnych, dlatego w każdym przypadku, gdy mamy jakiekolwiek wątpliwości co do natury zmiany skórnej, najlepszym rozwiązaniem jest konsultacja z lekarzem dermatologiem. Tylko specjalista jest w stanie postawić trafną diagnozę i zalecić odpowiednie leczenie, które będzie skuteczne i bezpieczne.
Gdzie najczęściej pojawia się początkowa forma kurzajki
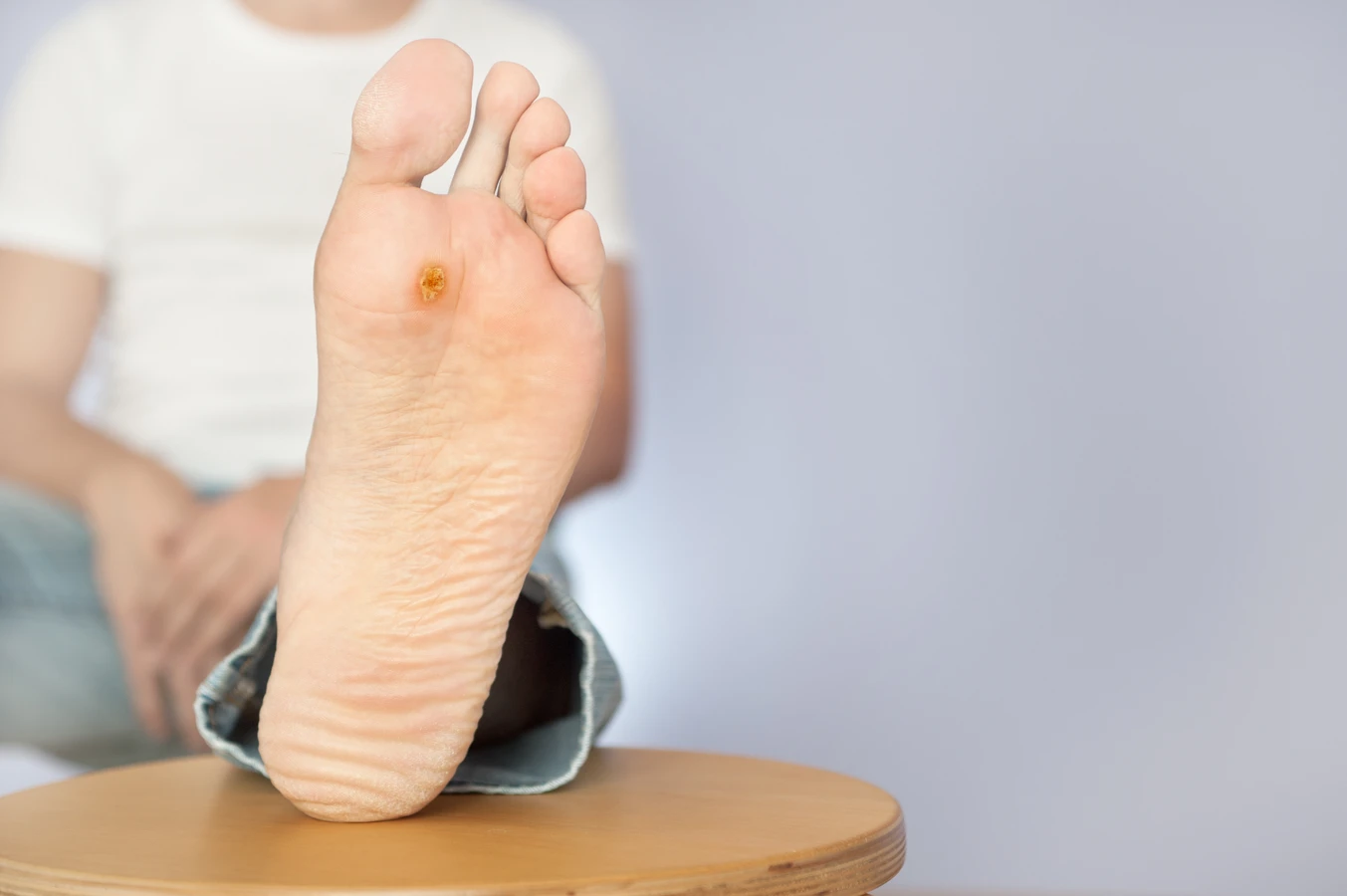
Na stopach, zwłaszcza na podeszwach, kurzajki przybierają formę brodawek wirusowych, zwanych potocznie kurzajkami podeszwowymi. Ich początkowa forma może być płaska i wciśnięta w skórę, co wynika z nacisku podczas chodzenia. Z czasem mogą stać się bardziej wypukłe i bolesne, utrudniając chodzenie. Charakterystyczne dla kurzajek podeszwowych są wspomniane wcześniej czarne punkciki w centrum zmiany. Mogą one pojawiać się również w przestrzeniach między palcami stóp, gdzie panuje wilgotne środowisko sprzyjające rozwojowi wirusa. Miejsca te są często narażone na kontakt z wirusem w miejscach publicznych, takich jak baseny, prysznice czy sale gimnastyczne.
- Dłonie i palce: częste miejsca kontaktu, mikrourazy skóry.
- Stopy, zwłaszcza podeszwy: ucisk podczas chodzenia, wilgotne środowisko.
- Łokcie i kolana: miejsca narażone na otarcia i kontakt z podłożem.
- Twarz i skóra głowy: rzadsze, ale możliwe, szczególnie w przypadku obniżonej odporności.
- Okolice intymne: specyficzne typy wirusa HPV, wymagające odrębnego podejścia.
Chociaż rzadsze, kurzajki mogą pojawić się również na twarzy, zwłaszcza w okolicy ust, nosa czy brody. W takich przypadkach mogą przybierać postać małych, lekko wyniosłych grudek. Na skórze głowy również mogą wystąpić brodawki, jednak często są one trudniejsze do zauważenia ze względu na obecność włosów. Warto również wspomnieć o kurzajkach płciowych, które są spowodowane innymi typami wirusa HPV i wymagają specjalistycznego leczenia. Niezależnie od lokalizacji, kluczowe jest szybkie rozpoznanie i reakcja na pojawienie się nawet niewielkiej zmiany, aby zapobiec jej dalszemu rozwojowi i rozprzestrzenianiu się.
Jakie czynniki sprzyjają rozwojowi początkowych kurzajek
Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko zakażenia wirusem HPV i tym samym sprzyjać rozwojowi początkowych kurzajek. Jednym z najważniejszych czynników jest osłabiony układ odpornościowy. Osoby zmagające się z chorobami przewlekłymi, niedoborami żywieniowymi, przechodzące okresy intensywnego stresu lub stosujące leki immunosupresyjne, są znacznie bardziej podatne na infekcje wirusowe, w tym na wirusa brodawczaka ludzkiego. Ich organizm ma trudności z efektywnym zwalczaniem wirusa, co ułatwia mu namnażanie się w komórkach naskórka i powodowanie powstawania brodawek. Warto zatem dbać o ogólną kondycję zdrowotną i wspierać układ odpornościowy poprzez odpowiednią dietę, aktywność fizyczną i unikanie używek.
Wilgotne i ciepłe środowisko stanowi idealne warunki do przetrwania i namnażania się wirusa HPV. Dlatego też miejsca takie jak baseny, sauny, łaźnie publiczne, szatnie sportowe czy mokre podłogi w łazienkach są potencjalnymi ogniskami zakażeń. Wirus może przetrwać na powierzchniach takich jak maty, ręczniki czy deski sedesowe, a następnie łatwo przenieść się na skórę osoby, która miała z nimi kontakt. Noszenie odpowiedniego obuwia ochronnego w takich miejscach, np. klapków, może znacząco zmniejszyć ryzyko zakażenia. Dodatkowo, częste moczenie skóry, na przykład podczas długich kąpieli lub pracy w wilgotnych warunkach, może prowadzić do jej rozmiękania i osłabienia bariery ochronnej, co ułatwia wirusowi wniknięcie do organizmu.
- Osłabiona odporność: choroby przewlekłe, stres, niedobory żywieniowe, leki.
- Wilgotne środowisko: baseny, sauny, szatnie, mokre podłogi.
- Mikrourazy skóry: skaleczenia, otarcia, zadrapania, suche pęknięcia.
- Bezpośredni kontakt: dotykanie zainfekowanej skóry lub przedmiotów.
- Noszenie cudzego obuwia lub odzieży: potencjalne źródło wirusa.
- Niewłaściwa higiena: brak regularnego mycia rąk.
Uszkodzenia skóry, nawet te najmniejsze, stanowią otwartą furtkę dla wirusa HPV. Drobne skaleczenia, otarcia, zadrapania, pęknięcia naskórka czy nawet suche skórki wokół paznokci mogą ułatwić wirusowi wniknięcie do głębszych warstw skóry. Osoby, które często wykonują prace manualne, majsterkują, czy uprawiają sporty wymagające kontaktu z różnymi powierzchniami, są bardziej narażone na tego typu uszkodzenia. Dlatego tak ważne jest odpowiednie dbanie o skórę, jej nawilżanie i szybkie opatrywanie wszelkich ran. Warto również pamiętać o unikanie obgryzania paznokci i skórek, co prowadzi do powstawania licznych mikrourazów na palcach.
Jak wygląda początek kurzajki na dłoniach i palcach
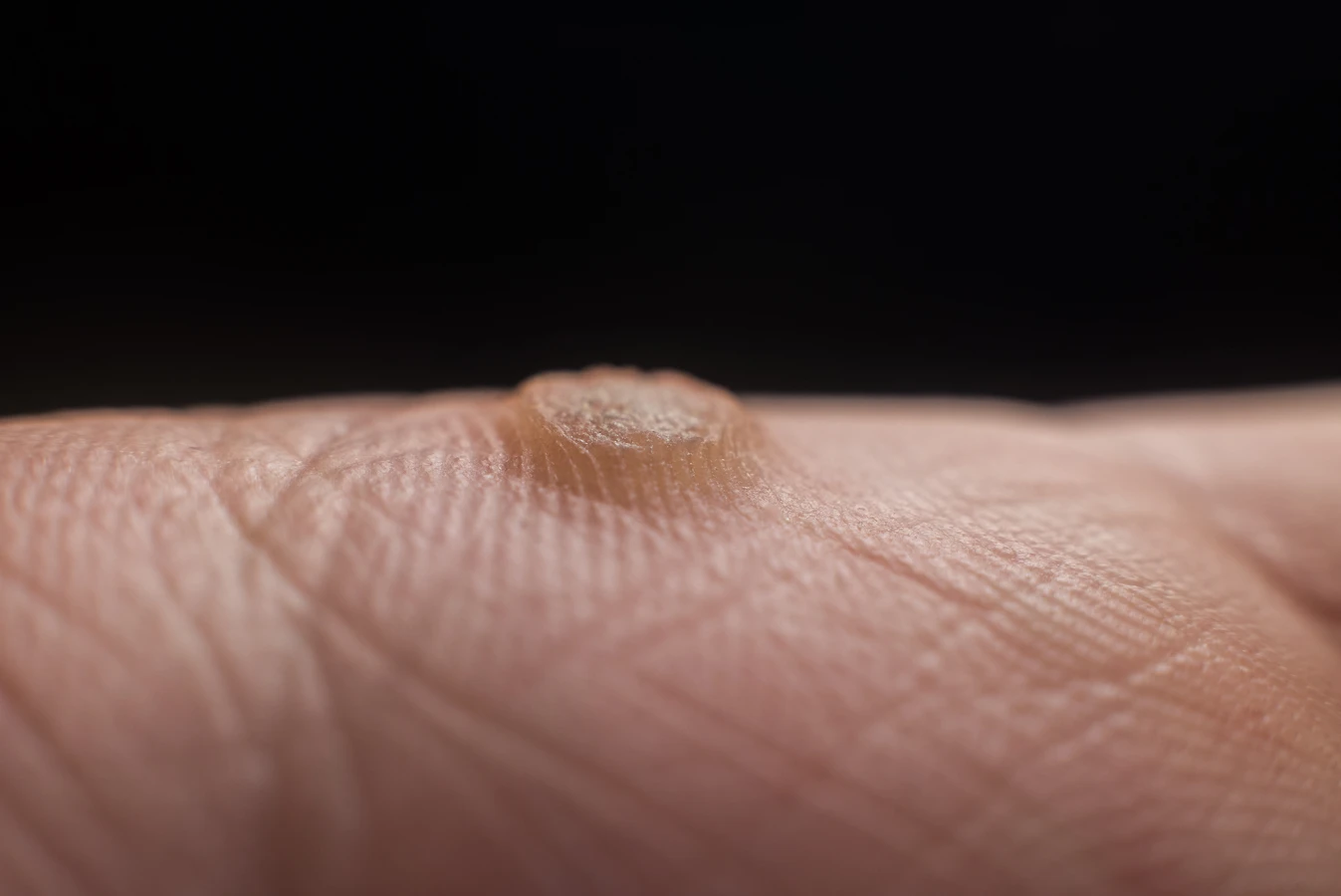
Początkowa kurzajka na dłoniach i palcach często manifestuje się jako niewielka, niepozorna grudka lub kropka, która może być trudna do zauważenia na pierwszy rzut oka. Zazwyczaj nie towarzyszy jej silny ból ani dyskomfort, co sprawia, że wiele osób bagatelizuje pierwsze oznaki, zakładając, że jest to zwykłe zgrubienie skóry lub odcisk. Kolor takiej zmiany jest zazwyczaj zbliżony do naturalnego odcienia skóry, choć może być nieco jaśniejszy lub lekko szarawy. Powierzchnia może być gładka, ale z czasem zaczyna stawać się bardziej szorstka i nierówna, przypominając małą kalafiorowatą wykwit.
W przypadku kurzajek na palcach, które są często w bezpośrednim kontakcie z innymi częściami ciała, istnieje wysokie ryzyko ich rozprzestrzeniania. Dotknięcie kurzajki, a następnie innego miejsca na skórze, może spowodować przeniesienie wirusa i pojawienie się kolejnych zmian. Często można zaobserwować tworzenie się tak zwanych „mozaik” – skupisk kilku małych kurzajek, które z czasem mogą się połączyć w większą, bardziej rozległą zmianę. Szczególnie narażone są okolice wałów paznokciowych i przestrzenie między palcami, gdzie skóra jest cieńsza i bardziej podatna na infekcje. W tych miejscach kurzajki mogą być mylone z zadziorami lub stanami zapalnymi.
- Mała, dyskretna grudka lub kropka.
- Kolor zbliżony do skóry, czasem jaśniejszy.
- Powierzchnia początkowo gładka, z czasem szorstka i nierówna.
- Brak silnego bólu, ewentualnie lekkie swędzenie.
- Tendencja do rozprzestrzeniania się i tworzenia skupisk.
- Możliwość pojawienia się czarnych punktów w późniejszym stadium.
Warto zwrócić uwagę na ewentualne zmiany w fakturze skóry. Początkowa kurzajka może powodować lekkie zgrubienie naskórka, które przy bliższym przyjrzeniu można wyczuć pod palcem. Jeśli zmiana zaczyna się powiększać lub pojawiają się kolejne, podobne wykwity w okolicy, jest to silny sygnał, że mamy do czynienia z brodawicą wirusową. W przypadku jakichkolwiek wątpliwości, najlepszym rozwiązaniem jest konsultacja z lekarzem dermatologiem, który będzie w stanie postawić trafną diagnozę i zalecić odpowiednie metody leczenia, dostosowane do indywidualnego przypadku. Szybkie rozpoznanie i podjęcie działań może zapobiec dalszemu rozrostowi kurzajki i jej rozprzestrzenianiu się na inne obszary ciała.
Jak wygląda początek kurzajki na stopach i podeszwach
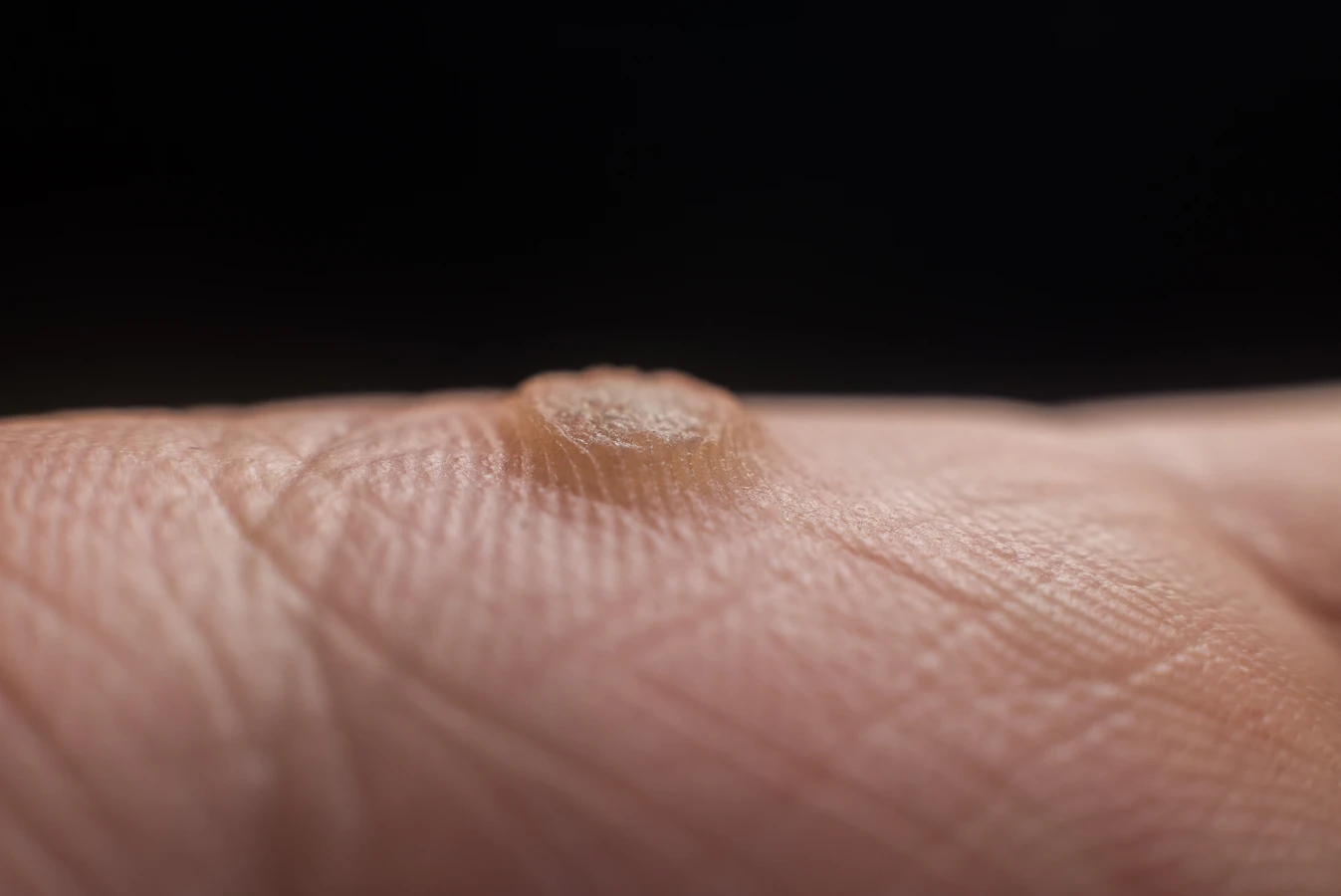
Początek kurzajki na stopach, zwłaszcza na podeszwach, często jest specyficzny ze względu na warunki panujące w tej części ciała. Zmiana zazwyczaj zaczyna się jako niewielka, płaska, lekko zrogowaciała plamka, która może być trudna do zauważenia, szczególnie na twardej skórze stóp. Ucisk podczas chodzenia często wciska brodawkę w głąb skóry, co sprawia, że nie jest ona od razu widoczna jako wypukła grudka. W przeciwieństwie do kurzajek na dłoniach, te na stopach mogą być początkowo mniej bolesne, chyba że zaczną się rozrastać i naciskać na nerwy.
Jednym z najbardziej charakterystycznych objawów, który pojawia się w miarę rozwoju kurzajki podeszwowej, są czarne punkciki widoczne w jej centrum. Są to zatkane naczynia krwionośne, które dostarczają brodawce substancji odżywczych. Ich obecność jest silnym wskaźnikiem, że mamy do czynienia z infekcją wirusową, a nie na przykład z odciskiem. Powierzchnia takiej kurzajki jest zazwyczaj szorstka i nierówna, a jej granice mogą być nieco rozmyte. W miarę rozwoju może ona przybierać kształt pierścienia lub tworzyć skupiska, które nazywane są „mozaikami”.
- Początkowo płaska, zrogowaciała plamka na podeszwie stopy.
- Ucisk podczas chodzenia może sprawić, że jest wciśnięta w skórę.
- Powierzchnia szorstka i nierówna, z czasem może stać się bardziej wypukła.
- Charakterystyczne czarne punkciki (zatkane naczynia krwionośne) w centrum.
- Może być początkowo bezbolesna, ale staje się bolesna przy nacisku.
- Tendencja do tworzenia skupisk (mozaik).
Ważne jest, aby odróżnić kurzajkę podeszwową od odcisku czy modzela. Odciski zazwyczaj mają gładką, błyszczącą powierzchnię i powstają w miejscach narażonych na ucisk i tarcie, często mają bolesny rdzeń. Modzele są większymi, bardziej rozległymi zrogowaceniami. Kurzajka wirusowa jest infekcją i może się rozprzestrzeniać, a także nawracać. Jeśli zauważymy na stopie nietypową zmianę, która nie znika po kilku tygodniach, ma szorstką powierzchnię, a zwłaszcza czarne punkciki, powinniśmy rozważyć możliwość, że jest to kurzajka i skonsultować się z lekarzem lub podologiem. Szybkie działanie jest kluczowe, aby zapobiec jej rozrostowi i uniknąć bólu podczas chodzenia.
Kiedy warto skonsultować się z lekarzem w sprawie początku kurzajki
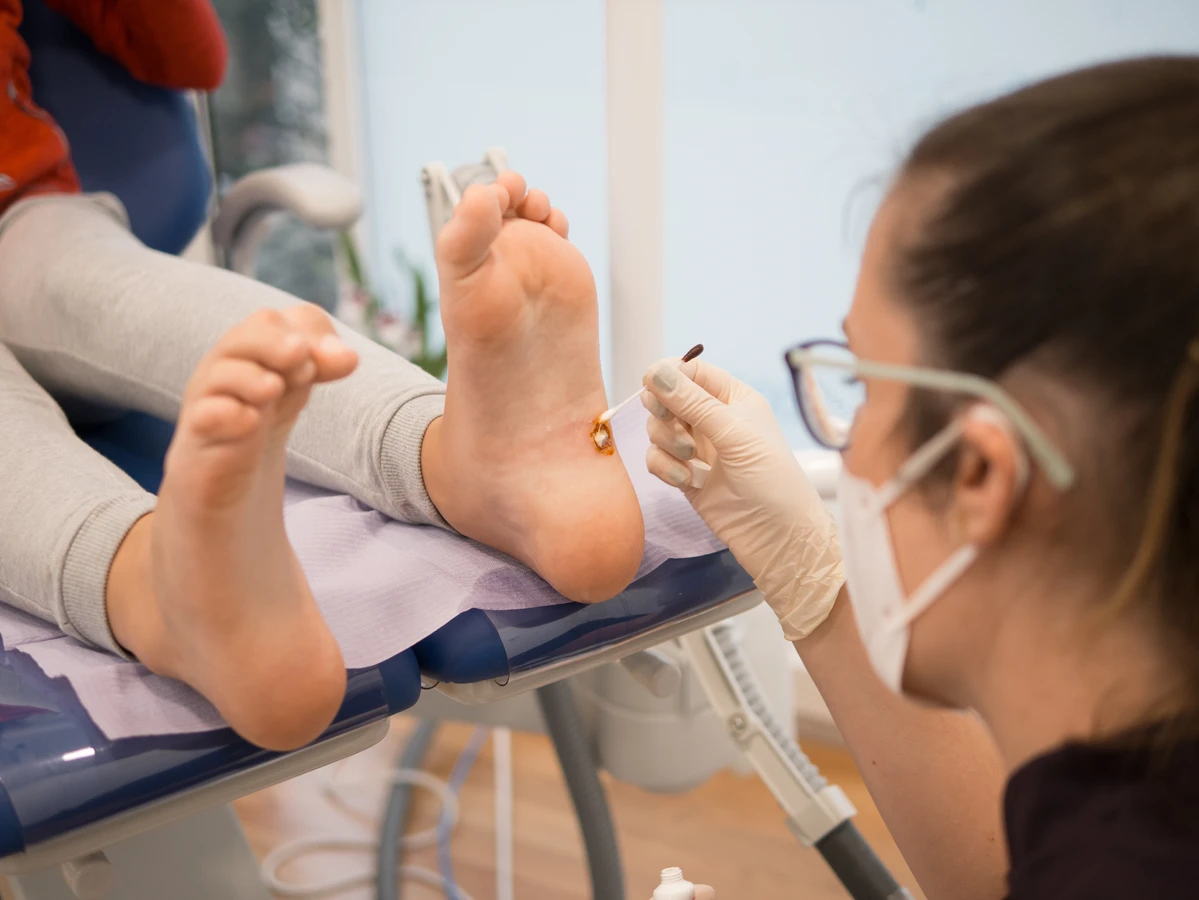
Choć wiele początkowych kurzajek można próbować leczyć domowymi sposobami, istnieją pewne sytuacje, w których niezwłoczne skonsultowanie się z lekarzem jest absolutnie wskazane. Przede wszystkim, jeśli mamy jakiekolwiek wątpliwości co do natury zmiany skórnej, powinniśmy udać się do specjalisty. Samodiagnoza może być myląca, a zignorowanie poważniejszej zmiany skórnej, która może przypominać kurzajkę, może mieć negatywne konsekwencje zdrowotne. Lekarz dermatolog jest w stanie postawić trafną diagnozę, różnicując kurzajkę z innymi schorzeniami, takimi jak odciski, brodawki łojotokowe, a nawet niektóre zmiany nowotworowe.
Szczególną ostrożność powinny zachować osoby z obniżoną odpornością, na przykład cierpiące na cukrzycę, choroby autoimmunologiczne, będące w trakcie chemioterapii lub przyjmujące leki immunosupresyjne. W ich przypadku nawet pozornie niegroźne infekcje mogą prowadzić do poważniejszych komplikacji. Kurze mogą się szybciej rozprzestrzeniać, być bardziej oporne na leczenie i trudniejsze do wyeliminowania. Dlatego też, jeśli należymy do tej grupy ryzyka i zauważymy u siebie pierwsze objawy kurzajki, powinniśmy jak najszybciej udać się do lekarza. Specjalista będzie w stanie dobrać najbezpieczniejsze i najskuteczniejsze metody leczenia, minimalizując ryzyko powikłań.
- Wszelkie wątpliwości co do rodzaju zmiany skórnej.
- Zmiany pojawiające się na twarzy, w okolicach intymnych lub na narządach płciowych.
- Duża liczba szybko rozprzestrzeniających się kurzajek.
- Kurzajki powodujące silny ból, krwawienie lub objawy stanu zapalnego.
- Osoby z obniżoną odpornością (cukrzyca, choroby autoimmunologiczne, terapie immunosupresyjne).
- Brak efektów po kilku tygodniach stosowania domowych metod leczenia.
Należy również zgłosić się do lekarza, jeśli kurzajki pojawiają się w nietypowych miejscach, takich jak twarz, narządy płciowe czy okolice intymne. W tych obszarach skóra jest bardziej delikatna, a zmiany mogą być bardziej uciążliwe i trudniejsze w leczeniu. Ponadto, wirusy HPV odpowiedzialne za brodawki płciowe wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Jeśli kurzajka jest bardzo bolesna, krwawi, staje się zaczerwieniona lub wykazuje inne oznaki infekcji, konieczna jest konsultacja lekarska. Podobnie, jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach regularnego stosowania, a zmiana wydaje się coraz bardziej uporczywa, warto zasięgnąć porady specjalisty. Lekarz może zaproponować inne, bardziej skuteczne metody leczenia, takie jak krioterapia, elektrokoagulacja czy laserowe usuwanie kurzajek.